Режим питания ребенка первого года жизни. Особенности питания ребенка первого года жизни
Как уже указывалось выше, недостаток каких-либо важных элементов в питании малыша может привести к серьезному отставанию в развитии, и первым признаком этого является недостаточная прибавка в весе и росте. Именно поэтому у детей до 1 года 1 раз в месяц измеряют вес и рост, чтобы, сравнивая эти показатели в динамике, можно было определить, хорошо ли они растут и достаточно ли получают питания. Вес тела доношенного новорожденного обычно составляет 3200–3500 г. В первые дни после появления на свет ребенок теряет до 10 % веса, и это вполне нормально. Это так называемая физиологическая потеря веса, а происходит она из-за того, что организму малыша требуется некоторое время, чтобы перестроиться на жизнь вне материнской утробы.
Процесс адаптации к внешнему миру происходит гораздо быстрее, если пищеварительная система новорожденного не испытывает перегрузок. Не волнуйтесь, ведь природа позаботилась о том, чтобы, несмотря на потерю веса, малыш оставался здоровым: у него достаточно жировых резервов, которые восполнят кажущийся недостаток питания. После выписки из роддома этот дефицит достаточно быстро восстанавливается, а вес здорового ребенка начинает расти. Постоянным он остается на протяжении первой недели его жизни, а приблизительно на 10-14-й день он достигает того значения, с которым младенец появился на свет, и с этого момента продолжает увеличиваться с каждым днем. Ребенок в возрасте до 3 месяцев ежедневно прибавляет в весе по 25–30 г, с 3 до 6 месяцев – по 20–25 г, с 6 до 9 месяцев – по 15–20 г, а с 9 до 12 месяцев – по 10–15 г в сутки. Годовалый малыш в среднем весит 10,5 кг.
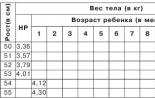
Бывают дни, когда вес младенца не увеличивается совсем или лишь незначительно, в другие дни он прибавляет в весе больше указанной нормы. Не стоит беспокоиться по этому поводу. Это вполне нормальное явление. Гораздо важнее отмечать регулярное увеличение веса через определенные промежутки времени, например каждую неделю, а лучше всего каждый месяц. Во избежание излишних стрессов не нужно взвешивать ребенка слишком часто, особенно в первые недели его жизни. Просто внимательно наблюдайте за ним. Поначалу его животик будет плоским, но уже на 4-5-й день он заметно округлится. Это верный признак того, что со здоровьем у малыша все в порядке. Рост доношенных новорожденных составляет около 50 см. Девочки обычно бывают немного меньше, чем мальчики. В течение первого года жизни младенцы подрастают на 25–27 см: в 1-й триместр они ежемесячно прибавляют по 3 см, во 2-й триместр – по 2,5 см, в 3-й триместр – по 1,5 см и в 4-й триместр – по 1 см. Рост годовалого ребенка обычно составляет 75–77 см. В табл. 4 приведены данные об увеличении веса тела и роста ребенка в течение первого года жизни по месяцам.
Таблица 4
Увеличение веса тела и роста ребенка на протяжении первого года жизни
Заметим, что ежемесячное прибавление в весе тела, указанное в этой таблице, является примерным и может колебаться в среднем на 100 г в ту или другую сторону. Зачастую бывает и так, что в один месяц ребенок прибавляет в весе меньше, чем того требует норма, зато в другие месяцы увеличение веса получается больше нормы. Таким образом, среднемесячная прибавка в весе приближается к оптимальной. В том случае, если вес ребенка из месяца в месяц увеличивается недостаточно, взвешивайте его чаще и постарайтесь выяснить, почему так происходит. Вполне возможно, что малышу не хватает еды.
Не стоит радоваться и слишком быстрому увеличению веса ребенка, если он в некоторые месяцы прибавляет по 1000 г и более. Такой младенец быстро наберет лишний вес, а из-за этого у него может настолько снизиться иммунитет, что он станет не только более восприимчивым к различным инфекционным заболеваниям, но и будет гораздо тяжелее их переносить. В связи с этим, если ребенок очень быстро поправляется, целесообразно ограничивать его в питании, давая ему столько еды, сколько ему положено по возрасту, а не сколько он может съесть. Бесспорно, отвлекая младенца игрушками или используя иные уловки, можно скормить ему больше еды, чем это необходимо. Однако с каждым разом малыш будет требовать все больше и больше, а из-за постоянного переедания у него уже в раннем возрасте может развиться ожирение.
Обычно мамы волнуются по поводу того, что их ребенок начинает плакать после того, как съест положенную ему норму, и снова искать грудь или бутылочку с молочной смесью. Если вы регулярно следите за весом малыша и знаете, что он увеличивается в достаточной степени, не нужно его перекармливать. Внимание капризничающего ребенка можно переключить на интересные игрушки, а если он совсем еще маленький, вместо молока дайте ему слегка подслащенной воды или чая. Малыша с чрезмерным аппетитом можно приучить к нормальному питанию всего за несколько недель. При этом очень важно, чтобы все члены семьи придерживались определенного режима кормления и давали малышу столько пищи, сколько ему требуется в его возрасте.
Соответствие веса тела малыша его росту можно определить по табл. 5 и 6. Для этого в первом столбце таблицы отыщите значение роста своего ребенка и найдите графу с его возрастом. На их пересечении и будет стоять та цифра, которая соответствует идеальной массе тела малыша. Заметим, что в таблицах указаны средние значения роста и веса детей, соответствующие конкретному возрасту, поэтому допустимы отклонения от указанных значений веса на 6–7% как в сторону увеличения, так и в сторону уменьшения. А колебания, превышающие эти пределы, считаются существенными.
Таблица 5
Соответствие веса тела мальчиков их росту и возрасту


Таблица 6
Соответствие веса тела девочек их росту и возрасту


Для наглядности приведем конкретные примеры. Четырехмесячная девочка весит 6,3 кг, а ее рост составляет 64 см. Поскольку в соответствии с таблицей ее вес должен быть 6,8 кг, ей не хватает 500 г. Подсчитаем, сколько это будет в процентном отношении. Для этого переведем 6,8 кг в граммы и получим 6800 г. Теперь 500 умножим на 100 % и разделим на 6800. В результате подсчетов получим 7,35 %. Эту разницу можно считать несущественной, но все же необходимо следить за тем, чтобы она не увеличивалась. Еще один пример. Восьмимесячный мальчик при росте 75 см весит 12 кг. Поскольку в соответствии с таблицей его вес должен составлять 10,15 кг, то его реальный показатель выше нормы на 1,75 кг. Подсчитаем эту разницу в процентном отношении. Для этого 1,75 умножим на 100 % и разделим на 10,15. Получим 17,24 % – эта разница довольно существенна. Скорее всего, ребенка постоянно перекармливают, что в дальнейшем может причинить существенный вред его здоровью.
Следует отметить, что все приведенные выше данные можно использовать только в отношении доношенных детей. Недоношенные дети физически развиваются гораздо быстрее. И это вполне объяснимо: рождаются они ранее 37-й недели беременности с весом тела менее 2500 г и ростом менее 45 см, поэтому им нужно как можно быстрее догнать в развитии малышей, рожденных в срок. Кстати, в наши дни медицина шагнула вперед настолько, что даже малюткам с весом менее 500 г иногда удается сохранить жизнь, и они вырастают вполне нормальными людьми.
С особой интенсивностью рост и вес тела увеличиваются у тех недоношенных детей, которые родились с весом менее 1500 г. Так, вес тела доношенного ребенка удваивается к 4-5-му месяцу и утраивается к годовалому возрасту. У недоношенных детей, родившихся с весом тела от 1200 до 1500 г, этот показатель удваивается ко 2-3-му месяцу, а к 1 году увеличивается в 6–8 раз. Мальчики и девочки, родившиеся с весом тела от 1000 до 1500 г, к году весят в среднем 9900 г и 8700 г соответственно, а родившиеся с весом от 1501 до 2000 г – 10 900 и 9200 г соответственно. Младенцы, весившие при рождении меньше 1000 г, к 1 году набирают от 7500 до 9500 г. Несмотря на то что недоношенные младенцы достаточно быстро развиваются физически, их вес может на протяжении 2–3 первых лет жизни отставать от веса их сверстников, родившихся доношенными.
Рост недоношенных детей в течение первого года жизни увеличивается на 27–35 см. В первые 6 месяцев ежемесячная прибавка составляет от 2,5 до 5,5 см, а в следующие 6 месяцев – от 0,5 до 3 см. К 1 году рост ребенка достигает 70–77 см.
Недоношенные дети рождаются очень слабыми, поэтому требуют особенно тщательного ухода. Зачастую такие малыши не могут сосать грудь самостоятельно или сосут с трудом, между тем им требуется больше пищи, чем доношенным детям. У матери, которая родила ребенка раньше срока, молока чаще всего не бывает или его выделяется слишком мало, а малыша, особенно с массой тела меньше 1500 г, необходимо кормить только молоком. Находящиеся на искусственном вскармливании недоношенные дети плохо растут, часто болеют, у них нередко нарушается пищеварение. В связи с этим очень важно, чтобы молоко у матери появилось как можно быстрее.
Если родившийся раньше срока малыш хотя бы немного пытается сосать, обязательно прикладывайте его к груди. Это способствует улучшению функции молочных желез и увеличению выработки молока. Если ребенок не может сосать или его не прикладывают к груди, молока с каждым днем образуется все меньше и в результате оно может пропасть совсем. Когда у матери нет молока, недоношенного ребенка хотя бы в течение первых 2 месяцев необходимо кормить молоком другой женщины. Если же малышу все же приходится давать адаптированные смеси, необходимо тщательно следить за его весом и работой желудка. При недостаточной прибавке в весе проконсультируйтесь с педиатром и только с его разрешения начните давать ребенку творог, молочные или другие питательные смеси.
Лучшей пищей для доношенных малышей также является грудное молоко, несмотря на то что их искусственное вскармливание в большинстве случаев проходит вполне успешно. Материнское молоко – щедрый дар природы. Его свойства и функции по-настоящему уникальны. Полностью его не сможет заменить ни одна, даже самая лучшая и качественная искусственная смесь. В связи с этим каждая мама должна сделать все возможное для того, чтобы кормить своего малыша грудью.
Естественное вскармливание
Существует мнение, что процесс рождения ребенка завершается только в тот момент, когда он переходит от питания через пуповину к грудному вскармливанию, которое обеспечивает правильное физическое и психическое развитие малыша благодаря содержанию в нем всех необходимых для этого веществ. В грудном молоке также имеется комплекс витаминов, которые не только активизируют процессы иммунной защиты новорожденного, но и предохраняют его от расстройства желудка. Кроме того, в нем содержатся антибактериальные тела и ферменты против различных заболеваний, которые когда-либо перенесла мама. Молоко имеет оптимальную температуру и, что самое важное, оно стерильно, поскольку из груди попадает прямо в рот младенцу.
Белок грудного молока по своему составу близок белку тела ребенка. В нем много жиров, которые обеспечивают малыша энергией и теплом. Их больше всего в последней порции молока, поэтому очень важно следить за тем, чтобы младенец высасывал грудь до конца. С молоком ребенок получает витамины А и D. Оно содержит легкоусвояемый сахар, называемый бета-лактоза, который препятствует размножению болезнетворных микроорганизмов в кишечнике ребенка.
Органы пищеварительной системы новорожденного прекрасно приспособлены к перевариванию и усвоению грудного молока. К тому же оно содержит большой набор ферментов, которые помогают желудочно-кишечному тракту малыша подготовиться к «взрослой» пище. У новорожденного барьер слизистой оболочки кишечника незрелый, поэтому обладает повышенной чувствительностью к воздействию различных антигенов, содержащихся в продуктах питания. Грудное молоко стимулирует и поддерживает его развитие.
До 4-6-месячного возраста к грудному молоку (особенно в жаркое время года) лучше всего ничего не добавлять, кроме воды и витамина D, если его назначит педиатр. Малыши, находящиеся на естественном вскармливании, как правило, хорошо набирают вес, своевременно развиваются, растут жизнерадостными и активными. Как показала практика, дети, которые с первых дней своей жизни получают материнское молоко, значительно лучше переносят вакцинацию.
Замечено, что чем раньше ребенок был приложен к груди, тем лучше он развивается и тем быстрее восстанавливает физиологическую потерю веса. Первой пищей малыша является молозиво – густая клейкая жидкость золотистого цвета, которая содержит все необходимые новорожденному витамины (A, группы B, C, E), минеральные соли и биологически активные вещества (гормоны и ферменты). Его калорийность достигает 1500 ккал/л, поэтому, высосав совсем немного, ребенок получает значительное количество высококачественных питательных веществ. Молозиво помогает малышу осуществить плавный и безболезненный переход к внеутробному питанию. В первые часы после родов в нем содержится большое количество иммуноглобулинов, которые укрепляют иммунную систему малыша.
Более того, раннее прикладывание новорожденного к груди (через 15–20 минут после родов) оказывает благоприятное воздействие не только на него, но и на состояние мамы. У нее быстрее сокращается матка и в более ранние сроки запускается механизм выделения молока, что способствует более успешному и длительному кормлению малыша грудью.
Молозиво новорожденный получает только в первые 2–4 дня после родов. В эти дни малыш высасывает всего лишь 10–15 мл за одно кормление, и этого ему вполне хватает. С 4-5-го дня в молочных железах мамы начинает вырабатываться переходное молоко. По своему составу оно отличается от молозива меньшим количеством белков и большим содержанием жиров и сахаров.
Переходное молоко смешано с молозивом. Оно имеет густую сливкообразную консистенцию. Постепенно выделение молозива прекращается, и молоко приобретает голубоватую окраску. Его состав идеально подстраивается под пищевые нужды и энергетические потребности малыша. В начале и конце первого месяца жизни ребенка компоненты молока существенно отличаются как по качеству, так и по количеству.
Многие молодые мамы переживают по поводу того, что в первые дни после родов у них вырабатывается очень мало молока, и ребенок может остаться голодным. Не волнуйтесь: природа все предусмотрела. В первые сутки вашему крохе потребуется всего лишь 50–70 мл молока, во вторые – 120–140 мл, затем потребность в нем будет повышаться примерно на 70 мл в сутки. Новорожденный в возрасте 1 недели высасывает в среднем около 500 мл молока. Каждую неделю к этому количеству прибавляется примерно по 50 мл. Месячный ребенок за одно кормление высасывает 90-100 мл, в сутки ему требуется около 600 мл молока и только к 4–5 месяцам норма потребления возрастает до 1 л. Учтите также, что выработка молока стабилизируется в течение первых 2 недель после родов, что у большинства женщин выделяется в среднем от 850 до 1200 мл молока в сутки, поэтому ваш малыш будет сыт и доволен. Главное – не волноваться по пустякам, и все будет в порядке.
Если ребенок становится беспокойным, начинает плакать, а промежутки между кормлениями неумолимо сокращаются, необходимо насторожиться. Одной из причин такого поведения может быть недостаток пищи. Для того чтобы убедиться, достаточно ли молока высасывает малыш, проведите контрольное кормление. Методика его заключается в следующем. Приобретите или возьмите из поликлиники специальные весы для определения массы младенца и в течение 5–6 дней взвешивайте малыша завернутым в сухие пеленки перед каждым кормлением и после него. Разница в весе покажет, сколько молока высосал ребенок за это время. Независимо от результатов кормления оставшееся в груди молоко обязательно сцеживайте в какой-либо сосуд, чтобы можно было определить его объем. По истечении каждого дня подсчитывайте суточное его потребление.
Фиксируя результаты, не забывайте о том, что у малыша может быть разный аппетит, поэтому не стоит пугаться, если он съел молока больше или меньше нормы. Замечено, что ребенок, находящийся на грудном вскармливании, в первую половину дня высасывает от 90 до 150 мл молока за 1 кормление, а во вторую – от 50 до 80 мл. Главное, чтобы в сумме все полученные за день величины соответствовали средней возрастной норме. В любом случае матери не помешает ввести в свой рацион продукты, способствующие повышению лактации, при первых же тревожных сигналах, подаваемых малышом. Ввести докорм можно будет только при неудовлетворительных результатах контрольного кормления и только по истечении не менее 5 дней испытания.
Полезно одновременно с контролем над объемом молока, которое получает ребенок, уточнять динамику изменения веса его тела, взвешивая его каждый день без пеленок в одно и то же время, лучше всего в 7 часов утра (до первого кормления). Кроме того, если по какой-либо причине встал вопрос о введении докорма, необходимо обратить внимание на внешний вид малыша и состояние его здоровья. Если кожа крохи нежно-розовая, на ручках, ножках и других местах сформировались глубокие складочки, тургор тканей хороший (малыш плотный), ребенок часто мочится, его стул соответствует норме, значит, он хорошо развивается, а молока ему до сих пор хватает. В связи с этим, чтобы решить проблему, маме нужно успокоиться и обратить внимание на собственный режим дня и рацион. Вполне возможно, что произошел временный сбой, через несколько дней все наладится, и малыш перестанет беспокоиться.
Особенности выделения молокаВсе мамы, и особенно те, которые произвели на свет первенца, в той или иной степени испытывают беспокойство по поводу того, появится ли у них молоко и смогут ли они кормить ребенка достаточно долго. Во избежание ненужных и чаще всего необоснованных волнений и переживаний вам следует иметь представление об особенностях выделения молока и том, какими способами можно стимулировать этот процесс. В первую очередь молодая мама должна уяснить, что ничего сверхъестественного в грудном вскармливании нет, поэтому не стоит заранее бояться неудачи. Помните о том, что у той женщины, которая хочет кормить малыша грудью, но сомневается в том, что сможет это делать, молока обычно бывает меньше, чем у той, которая верит в успех. В связи с этим очень важно создать положительный настрой и убедить себя в том, что вы сможете кормить грудью несмотря ни на что.
Молоко образуется автоматически, причем стимулирует этот процесс сам ребенок. В первые дни он высасывает его совсем немного. Однако с каждым днем потребности ребенка возрастают, и поэтому количество выделяемого молока тоже увеличивается. Сохранить достаточное его количество поможет сцеживание остатков после каждого кормления. Это также предотвратит и застой молока в молочной железе, который может привести к развитию ее воспаления – мастита.
Для того чтобы ребенок мог сосать молоко, должен начать действовать рефлекс его течения. Он обеспечивает сжатие долек молочной железы, вследствие чего происходит расширение молочных протоков и выталкивание питательной жидкости в молочные фистулы соска.
При сильном рефлексе течения молоко может начать капать или выбрызгиваться из соска. Не все новорожденные способны справиться с сильной молочной струей. Малыш может подавиться, втянуть ее в нос, отпустить сосок и расплакаться. Но со временем он сумеет приспособиться и начнет питаться нормально.
На рефлекс течения молока оказывают непосредственное влияние эмоции матери (особенно отрицательные). На стадии его формирования даже незначительная причина, например приход гостей или легкая простуда, может вывести маму из равновесия и нарушить рефлекс течения. В результате накормленный ребенок остается голодным. Многие молодые мамы в данной ситуации решают, что их малышу не хватает питания из-за низкой калорийности молока и недостаточного его выделения, и вводят прикорм. Однако торопиться с этим не стоит. Попробуйте больше отдыхать, не переутомляться, избегать отрицательных эмоций и создавать для себя позитивный настрой.
У многих женщин не бывает молока, пока они находятся в роддоме. Виной тому все те же отрицательные эмоции, которых в больнице хватает. Страх, боль, усталость, беспокойство об оставшемся дома старшем ребенке и проблемах кормления грудью – все это не лучшим образом сказывается на психологическом состоянии мамы. У других женщин процесс образования молока прекращается, как только они приезжают домой и сразу же взваливают на себя все домашние заботы. В первые 1–2 месяца рефлекс течения может быть слабым или неустойчивым даже у тех матерей, которые успешно начали грудное вскармливание.
Между тем, закрепить этот рефлекс достаточно просто. Для этого перед каждым кормлением рекомендуется выполнять определенный ритуал, например обмывать грудь водой, выпивать стакан теплого молока или чая с вареньем. Стимулирует течение также кормление через определенные промежутки. Уже через несколько недель с приближением времени кормления молоко начинает вытекать из груди само по себе. У многих матерей этот рефлекс приходит в действие в тот момент, когда они видят своего малыша, слышат его плач или даже только думают о нем.
Если вы кормите первого ребенка, вы можете не чувствовать характерного давления и покалывания в груди, появляющегося при течении молока, на протяжении первых 1–2 месяцев и даже дольше. При кормлении второго и каждого следующего ребенка мама начинает ощущать это уже с первой недели и даже после первого кормления. Этот рефлекс у нее действует более четко, чем у женщины, родившей первенца, и в меньшей степени подвержен каким-либо сбоям.
Для того чтобы вашему ребенку хватало грудного молока, а кормление доставляло удовольствие как вам, так и ему, постарайтесь придерживаться следующих рекомендаций:
1. Избегайте всех посторонних, не связанных с вашим ребенком дел, которые могут утомить вас или вывести из равновесия, особенно в первые месяцы, когда происходит формирование рефлекса течения молока, вы еще только учитесь (если малыш у вас первый) и вам многое еще предстоит освоить. Например, не позволяйте себе засиживаться допоздна за работой или просмотром телепередач, на время откажитесь от приема гостей.
2. Обязательно соблюдайте режим дня: вовремя ешьте и спите днем. Доходчиво объясните мужу и всем близким, что для вас сейчас самое важное – сохранить молоко, чтобы малыш рос здоровым и хорошо развивался, и поэтому вы не можете, как прежде, нести на себе весь груз домашних дел. В данный момент вам необходим помощник. Нет ничего зазорного в том, если папа хотя бы иногда постирает пеленки или, взяв на руки малыша, поиграет с ним, чтобы вы могли лишний раз отдохнуть.
3. Перед кормлением хотя бы на несколько минут присядьте, приподнимите ноги, закройте глаза, постарайтесь расслабиться и ни о чем не думать.
4. Позаботьтесь о том, чтобы во время кормления вам было удобно сидеть, а спина и руки не уставали. Выберите для этого определенное место.
5. Очень важно, чтобы во время кормления вас ничто не отвлекало от этого важного процесса. Рефлекс течения молока может прекратить действовать, если на вас будет кто-то пристально смотреть, зазвонит телефон, будет играть музыка или вы сами начнете решать в уме какие-либо серьезные проблемы. Запомните, что во время кормления на свете для вас должны существовать только два человека – вы и ваш малыш.
6. Во избежание затвердения груди и уменьшения количества молока, начинайте кормить ребенка в 6–7 часов утра, сразу же после пробуждения, и не пропускайте ночное кормление, даже если вам очень хочется спать.
На обучение кормлению женщина обычно затрачивает 2–3 недели, а к молодым мамам опыт приходит лишь через несколько месяцев. Не стоит бросаться в панику по поводу каждой мелочи. Вам следует подготовить себя к такому возможному развитию событий, когда в отдельные дни молока ребенку будет не хватать, и он начнет есть чаще обычного. В другие дни, наоборот, он будет просить грудь лишь через 3,5–4 часа после кормления. Такие дни стимулируют образование молока, и его количество постепенно приспосабливается под растущие с каждым днем потребности крохи. Поверьте, всего лишь через несколько месяцев мелочи, связанные с кормлением, покажутся вам незначительными и даже смешными. С каждым днем ваша уверенность в успехе будет расти, а процесс кормления грудью будет становиться все более легким и естественным, не требующим от вас особых усилий.
Если вы всерьез озадачены тем, что вашему малышу не хватает молока, то постоянно будет ощущать напряжение, из-за которого не сможете со всей полнотой ощутить радость общения с ребенком, а именно это чувство способствует автоматическому выделению молока. Попробуйте развеять тревожные мысли, а для этого найдите другую женщину, которая тоже кормит грудью, и поговорите с ней о своих насущных проблемах. Наверняка это прибавит вам бодрости и хорошего настроения. Если же такой разговор пойдет не впрок, проведите простой эксперимент. В одно из очередных кормлений не давайте ребенку грудь, а предварительно сцедите из нее молоко в бутылочку. Наполненная доверху бутылочка емкостью 200 мл станет наглядным доказательством того, что его у вас вырабатывается предостаточно и даже больше, чем ваш малыш способен высосать за одно кормление.
Проснувшись ночью, не думайте о проблемах кормления. Чтобы нормализовать сон, принимайте на ночь теплый душ. Это не только успокоит ваши мысли, но и приведет в порядок ваши нервы. Не забывайте о том, что ваши волнение, тревогу и плохое настроение чувствует ваш малыш, и именно от этого он может стать беспокойным. Лучшим средством для такого ребенка является ваш полноценный отдых, который обеспечит ему не только достаточное питание, но и положительные эмоции, потому что вы тоже почувствуете себя полной сил, а значит, и настроение ваше станет не столь мрачным.
Режим питания ребенкаВ наши дни медики рекомендуют мамам кормить ребенка, придерживаясь свободного режима. Раньше советовали кормить малыша в строго определенное время, через каждые 3 или 3,5 часа, и этот интервал времени был выбран вовсе не случайно. Известно, что молоко в желудке ребенка переваривается в течение 2,5–3 часов. Если кормить его чаще, желудок не успеет освободиться от предыдущей порции молока, а при поступлении очередной окажется перегруженным. Из-за этого может возникнуть его расстройство. Кроме того, у перекормленных детей учащаются срыгивания и может появиться рвота.
Главное в вопросе с режимом кормления – соблюсти золотую середину и не впадать в крайности. Конечно же, пытаясь во что бы то ни стало соблюсти установленный режим кормления и дожидаясь, когда наступит положенное время, не стоит слушать душераздирающие крики младенца на протяжении 30 и более минут. Если ребенок захотел есть чуть раньше, покормите его. Если он проспал положенное время, не нужно его будить. Пусть поспит еще, а когда он проснется, поверьте, будет есть с удвоенным аппетитом. Однако все же не следует прикладывать его к груди, например, каждые 30 минут, едва услышав его плач, ведь причиной этого может быть не только голод, но и мокрые пеленки, вздутие животика, а у малыша постарше – просто желание пообщаться или хотя бы увидеть улыбающееся мамино лицо.
В большинстве случаев ребенка не приходится целенаправленно приучать питаться через одинаковые промежутки времени, потому что он сам выбирает для себя режим и просыпается в одно и то же время с отклонениями в 10–15 (максимум 30) минут. Это является еще одним свидетельством того, что малыш здоров, а его пищеварительная система работает четко и слаженно. Примерный режим кормления может быть следующим: в 6, 9, 12, 15, 18, 21 и 24 часа. Однако каждая мама должна понаблюдать за своим малышом. Возможно, он будет просыпаться не в 6 часов утра, а в 8. Значит, и первое кормление нужно проводить именно в это время.
Интервал между кормлениями тоже подскажет сам малыш. Обычно детишки, родившиеся с недостаточным весом тела, предпочитают в первые несколько месяцев жизни, когда они усиленно набирают вес, питаться, например, каждые 2,5 часа. Если малыш испытывает такую потребность, нет причин ему отказывать в ее удовлетворении. Наверняка, набрав достаточный вес, он начнет просить грудь через те же 3 или 3,5 часа. Вполне возможно, что последнее кормление сдвинется с полуночи на 1 или 2 часа ночи. Вовсе не обязательно, покормив ребенка в 21 час, дожидаться следующего кормления, сидя у его кроватки или до изнеможения занимаясь домашними делами. Мама вполне может позволить себе лечь спать. Малыш сам разбудит ее своим плачем, когда ему захочется есть, а, наевшись, он будет спокойно спать до утреннего кормления. Иными словами, при выборе режима необходимо учитывать в первую очередь потребности самого ребенка и по возможности им следовать.
В любом случае 7 раз в сутки, то есть приблизительно через каждые 3 часа, кормить ребенка рекомендуется только в течение первых 2 месяцев его жизни. На 3-м месяце ему достаточно будет 6 кормлений в сутки. Здорового доношенного ребенка при условии, что ему хватает молока, можно уже с месячного возраста кормить именно так. В 4,5–5 месяцев нужно перевести малыша на 5-разовое кормление. В то же время постепенно нужно увеличивать и продолжительность ночного перерыва с тем, чтобы к годовалому возрасту довести его до 10–11 часов.
Во время кормления наблюдайте за ребенком. Если он заснет, осторожно потрогайте его за щечку, носик или пяточку, чтобы он проснулся и продолжил сосать. Имейте в виду, что если рефлекс течения молока развит у вас в достаточной степени, ваш малыш вполне может высосать свою норму за 5-10 минут. Многим мамам это время кажется недостаточным, и они стараются разбудить ребенка и заставить его сосать дальше, но он начинает капризничать или снова засыпает. Помните о том, что лишь немногие голодные дети, разве что только сильно недоношенные или ослабленные, будут спокойно спать. Если вас все же не оставляет подозрение о недостаточной выработке молока, попробуйте дать вашему малышу другую грудь. Если он откажется сосать, значит, он действительно давно уже сыт, а у вас нет никаких поводов для беспокойства.
Не пытайтесь кормить ребенка насильно. О том, хочет ли он еще есть, говорит его поведение. Сытый малыш обычно разжимает кулачки, отпускает грудь, потягивается, выгибая спинку, закрывает глазки и спокойно засыпает. При этом на его лице появляется подобие улыбки, оно выражает полное удовольствие и блаженство. Кстати, эти признаки можно увидеть уже на 2-й неделе жизни младенца.
Бывает, что ребенок не выдерживает более длительного ночного перерыва и просыпается между последним ночным и первым утренним кормлением. Не торопитесь прикладывать его к груди. Попросите папу подойти к малышу и напоить его теплой подслащенной водичкой из бутылочки (в 1 стакане воды нужно развести 1 чайную ложку сахара). Если вы сами подойдете к нему, кроха почувствует запах молока и обязательно потянется к груди, а это ему ночью совсем не нужно. Сладкий чай варите каждый день.
Сахар всыпайте в воду перед самым ее закипанием. За сутки малыш может выпить до 100 мл такого чая. Летом небольшое его количество (по 10–20 г) можно давать и в промежутках между кормлениями.
В возрасте 1 месяца ребенок становится более подвижным, изменяются его реакции на окружающую среду. Он уже может ощущать жар и холод, его беспокоят мокрые пеленки, одиночество, а иногда и боль в животике. Свое недовольство малыш выражает плачем. Приблизительно с 6-й недели кормление грудью изменяется. Рефлекс течения молока уже хорошо сформирован, так что время кормления может сократиться до 5-10 минут.
У мамы остается больше времени для домашних дел. Она получает возможность чаще выходить из дома, взяв ребенка с собой или сцедив молоко для очередного кормления в бутылочку. С возвращением сил образ жизни, который ведет кормящая женщина, уже не оказывает существенного влияния на количество выделяемого молока. Постепенно прекращается самопроизвольное его капание, приходит в норму и его образование.
Количество выделяемого молока находится в прямой зависимости от продолжительности и частоты сосания. Если у ребенка не возникает проблем с аппетитом и он ежедневно наедается досыта, скорее всего, вы не почувствуете возможных колебаний в количестве молока. Не пугайтесь, если ваш ребенок в какой-то день начнет просить грудь чаще, чем обычно. Более частое опорожнение груди способствует увеличению выработки молока и через 1–2 дня его количество снова станет оптимальным.
В возрасте нескольких месяцев ребенок зачастую остается у груди и после того, как насытится. Ему нравится дремать, посасывая ее. Продолжаться это может достаточно долго, а вы не можете держать его на руках до бесконечности. Для того чтобы отнять сосок, осторожно нажмите на него с одной стороны и слегка потяните, подержите малыша на руках еще 5 минут, чтобы он покрепче заснул, и осторожно положите его в кроватку. Ни в коем случае не выдергивайте сосок изо рта ребенка резко, иначе он может проснуться и расплакаться, и тогда весь процесс повторится с самого начала. Если уложенный в кроватку малыш, начнет двигаться, задержите свою руку на его спинке до тех пор, пока он не успокоится.
Приблизительно в 4 месяца ребенок начинает есть с перерывами. Он может отпустить сосок и повернуть голову в сторону, чтобы отыскать глазами источник звука. Малышу может помешать ваш разговор с кем-либо, работающий телевизор или журнал, который вы перелистываете свободной рукой. Если ребенок очень чувствителен, шум в комнате настолько мешает ему сосать, что он может бросить грудь и расплакаться. Но это вовсе не означает, что во время кормления необходимо создавать абсолютную тишину и бояться лишний раз пошевелиться или сказать несколько слов. Через несколько недель малыш привыкнет к шумовым раздражителям и научится есть и слушать одновременно. Но все же старайтесь не разговаривать слишком громко, а если в этом возникает необходимость, прикройте рукой ушко ребенка. При каждом кормлении располагайтесь таким образом, чтобы малыш мог видеть все, что происходит вокруг. Если он бросил грудь, успокойте его ласковыми словами и поглаживанием.
Пятимесячный ребенок уже может одновременно есть, прислушиваться к голосам и рассматривать что-то интересное. Ему не понравится, если вы попытаетесь прикрыть его ушко, и он обязательно оттолкнет вашу руку. Во время кормления он с большим интересом смотрит на ваши губы, когда вы что-то ему говорите, и, отвечая на ваши ласковые слова широкой улыбкой, на время отпускает сосок. Младенец успевает размахивать свободной ручкой, рассматривать ее, прикасаться к вашему лицу или руке и играть вашей одеждой. Даже во время еды он пытается познавать окружающий мир.
Техника кормления грудьюРебенка не нужно учить сосать грудь, поскольку этот рефлекс относится к врожденным инстинктам. Первые трое суток после родов кормить малыша лучше всего в положении на боку. При этом малыша тоже положите на бочок и приподнимите его головку так, чтобы он мог дотянуться до соска. Первые капли молока сцедите и вылейте. Затем вложите сосок в рот младенца и пальцами придерживайте грудь, чтобы она не закрывала его носик, иначе кроха не сможет сосать. Втянутый сосок необходимо потянуть и вложить в рот ребенка вместе с пигментным полем. Груди при кормлении чередуйте: один раз кормите из одной груди, второй – из другой. Чтобы не запутаться, можно пристегнуть к бретели бюстгальтера булавку.
Продолжительность кормления грудью может быть различной – от 5 до 20 минут. Все зависит от того, насколько активно ребенок сосет. Если малыш делает это вяло, нужно держать его у груди до 30–40 минут. Бывает так, что младенец не наедается из одной груди и с жадностью сосет другую, засыпает во время кормления, после чего сразу же просыпается и снова начинает есть. Такое поведение может свидетельствовать о нехватке грудного молока, поэтому маме следует незамедлительно проконсультироваться с участковым врачом.
Иногда в груди его хватает, но малыш все равно остается голодным, потому что не может схватить сосок неправильной формы. Некоторым малышам не удается сосать из-за того, что грудь у мамы стала слишком твердой от избытка молока и им очень сложно захватить сосок. В первом случае придется приобрести искусственный сосок, а во втором достаточно подцедить молоко из груди, чтобы она стала более мягкой. Уплотненную грудь полезно держать приподнятой специальным бюстгальтером или бинтом. При появлении болевых ощущений за 1 час до кормления накладывайте на грудь теплый спиртовой компресс (70 %-ный спирт обязательно разбавьте кипяченой водой в соотношении 1: 2). После того как малыш начнет энергично сосать, все болезненные ощущения обычно исчезают.
Без рекомендации педиатра первые 3 месяца жизни младенца не кормите его через соску. Дело в том, что из бутылочки молоко течет само, так что ребенку не приходится прилагать никаких усилий. Попробовав есть через соску, некоторые дети отказываются брать грудь. Поэтому, если с лактацией у вас все в порядке, кормите малыша сцеженным молоком из бутылочки только в исключительных случаях, когда без этого невозможно обойтись, например, если вам нужно срочно куда-то отлучиться.
Если после родов оно появляется постепенно и понемногу, несмотря на то что ребенок активно сосет, полезно несколько раз в день держать грудь под ультрафиолетовыми лучами. Однако продолжительность такой процедуры должна составлять не более 2 минут.
У некоторых женщин соски бывают очень маленькими, из-за чего ребенок может сосать слабо или постоянно нервничать и отворачивать головку. Они станут более вытянутыми, если сцеживать молоко из груди с помощью молокоотсоса. Постепенно они приобретут более вытянутую форму, да и малыш немного окрепнет, и тогда сосание не будет вызывать у него никаких затруднений. Если ребенок все же начинает плакать, когда вы предлагаете ему грудь, помогите ему схватить сосок, придерживая последний большим и указательным пальцами.
На 4-5-й день после родов кормите малыша сидя на стуле или кресле с удобной опорой для спины. Головку малыша держите слегка приподнятой. Чтобы рука, на которой лежит головка ребенка, не уставала, подложите под нее подушку, а под ногу поставьте маленькую скамеечку. Если рефлекс течения молока еще не сформировался или малыш родился ослабленным, из-за чего он быстро устает при сосании, перед каждым кормлением проводите легкий массаж груди, предварительно помыв руки и грудь с мылом: после этого молоко будет течь с большей интенсивностью. Если, несмотря на все старания, соски сформировать не удается, приобретите в аптеке искусственный сосок, изготовленный из стекла и резины, и кормите через него.
Младенцы, которые появились на свет с такими дефектами, как «заячья губа» или «волчье нёбо», не могут хорошо захватить сосок, им очень сложно сосать и глотать молоко. Они давятся, начинают чихать. Чтобы помочь младенцу с несросшимся нёбом сосать молоко, во время кормления нужно прижать его носик к груди. Во время сосания такие дети быстро устают и не наедаются, поэтому их приходится подкармливать. Если малышу трудно сосать, руками сцедите молоко и дайте его ребенку с ложечки.
Предварительно тщательно помойте руки теплой водой с мылом и потрите их специальной щеткой. После использования ее прокипятите и храните в той же кастрюле, в которой она кипятилась, накрыв крышкой. Руки вытрите полотенцем, предназначенным только для этой цели. Грудь помойте с детским мылом, после чего протрите ее настойкой ромашки или раствором фурацилина. Перед сцеживанием осторожно подавите грудь руками со всех сторон по направлению к соску. Сцеживайте молоко в течение 15–20 минут. Им можно накормить ребенка, если он голоден. Если нет, можно поставить его в холодильник и дать его малышу, когда он захочет есть.
При кормлении ребенка из бутылочки через соску необходимо сделать в ней не слишком большое и не слишком маленькое отверстие. Если оно будет большим, малыш может подавиться молоком или высосать его очень быстро, тогда как удовлетворить сосательный рефлекс он может лишь за 15–20 минут такого кормления.
Для проверки величины проделанного в соске отверстия переверните бутылочку вверх дном. При нормальном размере молоко будет 1–2 секунды течь из дырочки тонкой струйкой, а потом начнет капать. Если отверстие большое, оно все время будет течь струйкой, а если маленькое, то только капать. Для проделывания отверстия в соске используйте раскаленную иглу, удерживая ее обычной бельевой прищепкой. Дырочку прокалывайте изнутри соски. Когда ваш малыш начнет есть жидкую кашу, ее также можно давать из бутылочки, используя соску с отверстием большего размера.
Зачастую ребенок не может хорошо сосать, потому что ведет себя слишком активно. Он с жадностью хватает сосок, сильно тянет его, полностью не обхватывая губами. В результате вместе с молоком малыш заглатывает воздух, из-за чего бросает грудь, начинает вести себя беспокойно и плакать, его личико становится красным. Успокаивается он лишь после того, как срыгнет часть молока. Чтобы кормление прошло без таких проблем, держите грудку и головку ребенка слегка приподнятыми, а, когда он наестся, 15 минут подержите его в вертикальном положении. После кормления лучше всего положить малыша не на спинку, а на бок.
Если перед кормлением грудь становится очень полной и твердой, целесообразно немного сцедить молоко, особенно в том случае, если ребенок родился ослабленным. Завершив кормление, не вытягивайте сосок из ротика малыша через силу. Осторожно нажмите на его подбородок или зажмите одну ноздрю, и он сам отпустит сосок. Остатки сцедите в бутылку со вставленной в нее воронкой, стакан или банку и, если это необходимо, докормите ребенка из бутылочки, надев на нее предварительно прокипяченную соску. При этом ребенка держите, слегка приподняв его голову, а донышко бутылки поднимайте настолько, чтобы соска была наполнена, иначе малыш наглотается воздуха.
Если сцеженные остатки предполагается отдать другому ребенку, который не получает молока своей матери, сразу же скормить его малышу можно только в том случае, если позволит врач. Если его необходимо куда-то перевезти, сначала нужно его прокипятить и остудить.
После кормления ребенка тщательно помойте всю посуду и приспособления, которые вы использовали: молокоотсосы, искусственный сосок, бутылки, соски и др. Бутылочку сначала очистите специальной круглой щеткой и ополосните холодной водой, чтобы на ней не осталось молока. Потом помойте горячей водой без использования каких-либо химических моющих средств и опрокиньте вверх дном на чистое полотенце. Все бутылки и воронки, используемые для кормления ребенка, каждый день кипятите по 3–4 минуты и храните в закрытой емкости, накрыв их чистой марлей. Чистую посуду и соски рекомендуется кипятить в 5 %-ном растворе питьевой соды (1 столовая ложка соды на 1 стакан воды). Прокипяченные соски храните в прокипяченной банке с крышкой. На бутылочку их надевайте с помощью прокипяченного пинцета, держать который следует в той же посуде, что и соски.
Недоношенного новорожденного кормить гораздо сложнее, чем доношенного. Для кормления тех малышей, которые не могут самостоятельно сосать и глотать молоко, используют специальный зонд. Но не пугайтесь: обычно это делают медики в роддоме, а домой малышей выписывают только после того, как они научатся есть без посторонней помощи. Если разрешит врач, недоношенного младенца можно кормить через искусственный сосок. Предварительно его следует прокипятить, а перед началом кормления его стеклянную чашечку нужно прижать к груди рукой, а соску вложить в ротик ребенку над его язычком. Свободной рукой осторожно сцеживайте молоко в искусственный сосок. Периодически вынимайте его из ротика малыша, чтобы он мог немного отдохнуть и собраться с силами для дальнейшего кормления. Вынимать его необходимо только в тот момент, когда ребенок прекращает сосать.
Имейте в виду, что недоношенные младенцы сосут с перерывами. Постепенно этот рефлекс будет закрепляться, поэтому можно постепенно приучать малыша сосать прямо из груди. Первые 3–5 дней кормите ребенка из груди по 1 разу в сутки, следующие 3–5 дней – по 2 раза и т. д. Поскольку недоношенный новорожденный очень быстро устает при сосании и, еще не наевшись, засыпает, после кормления полезно давать ему дополнительно по 4–6 чайных ложек сцеженного молока. Однако делать это можно только в том случае, если ребенок уже научился обхватывать губами кончик ложечки и высасывать с нее молоко. Если малыш этого не умеет, кормить его таким образом нельзя, потому что он может подавиться.
Недоношенного новорожденного рекомендуется держать у груди не более 30 минут, а лучше всего ограничиться 15–20 минутами, после чего докормить его сцеженным молоком из бутылочки или с ложечки. Для докорма удобно использовать остатками, сцеженными после предыдущего кормления. Храните их в холодильнике, а в то время, пока малыш сосет грудь, ставьте бутылочку в кастрюлю с теплой водой, чтобы молоко успело подогреться. Перед тем как начать кормление из бутылочки обязательно проверьте его температуру. Для этого капните несколько капель на область запястья или между большим и указательным пальцами. Если малыш не допьет молоко из бутылочки, его нужно вылить, но ни в коем случае не оставлять до следующего кормления. Не стоит также смешивать свежее молоко с ранее сцеженным, поскольку оно может прокиснуть.
Правила и последовательность введения прикормаСпециалисты до сих пор не выработали единого мнения по поводу того, что следует считать прикормом. Бесспорным остается лишь единственный факт: он является первым шагом по направлению к «взрослому» питанию. При этом зарубежные педиатры называют прикормом только густую пищу, которую дают малышу с ложечки. Отечественные врачи включают в это понятие также и жидкие продукты – такие, как молоко и кефир, поскольку полагают, что он представляет собой самостоятельное питание ребенка, находящегося на грудном вскармливании, которым заменяют сначала одно, а позже и несколько кормлений грудью. В этом они видят отличие от пищевых добавок, которые ребенок получает дополнительно к грудному молоку, к которым они относят фрукты, творог, яичный желток, растительное и сливочное масло.
Открытыми остаются также вопросы о сроках начала прикорма и очередности введения продуктов.
В большинстве развитых стран педиатры отказались от практики его раннего введения, и особенно густого (начиная с 1,5-месячного возраста). В связи с этим были пересмотрены сроки начала прикорма, принятые в 1982 году, и в России. В 1999 году Институт питания Российской Академии Медицинских Наук опубликовал методические рекомендации о новых подходах к вскармливанию детей первого года жизни. В соответствии с ними вводить прикорм следует с 3-месячного возраста. Однако предлагаемая схема введения дополнительных продуктов питания подходит только для здоровых и доношенных детей, находящихся на грудном вскармливании.
Расширение рациона малыша и введение дополнительных продуктов на определенном этапе его развития обусловлено повышением потребности в энергии и пищевых веществах. Если мама здорова и получает полноценное питание, а ребенок хорошо прибавляет в весе и гармонично развивается, то есть, как говорят педиатры, уровень его физического и психического развития соответствует возрастной норме, с введением прикорма до 4–6 месяцев можно не торопиться.
Если его ввести слишком рано, может снизиться интенсивность и частота сосания, а вследствие этого – нарушиться образование молока. Прикорм при этом будет не столько дополнять грудное молоко, сколько частично заменять его, чего малышу до поры до времени не требуется. У детей, склонных к аллергии, новые продукты лучше не вводить до 6-месячного возраста. Чем в большей степени выражены аллергические реакции, тем дольше рекомендуется не давать малышу прикорма. К тому же введение его также может вызвать развитие пищевой аллергии. Кроме того, при этом у ребенка до 3-месячного возраста желудок может быть не подготовлен к перевариванию того или иного продукта, поэтому существует опасность возникновения нарушений пищеварения. Не исключено также инфицирование младенца через некоторые продукты питания, поскольку его организм недостаточно подготовлен к защите от болезнетворных микроорганизмов.
После 4–6 месяцев грудного вскармливания молоко матери становится менее калорийным. Аппетит же малыша постоянно растет, и его потребность в минеральных и других питательных веществах оказывается неудовлетворенной. Не случайно некоторые мамы отмечают, что малыш, достигший 4–6 месяцев, после кормления вдруг начинает капризничать, проявляет беспокойство, плохо спит по ночам. Объясняется это тем, что ему уже недостаточно материнского молока, и его организм требует постепенного перехода к «взрослому» питанию. К этому возрасту желудочно-кишечный тракт успевает в достаточной мере подготовиться к приему более разнообразной пищи и прорезываются первые зубки.
Введение прикорма – очень ответственный момент в жизни малыша. Это период, когда осуществляется постепенный переход от материнского молока к комплексному питанию. Для того чтобы он произошел успешно, ребенок должен освоить более сложные навыки, чем сосание груди: учиться жевать густую пищу, перекатывая ее языком, глотать ее, откусывать твердые продукты. Если малыша вовремя не обучить всем этим навыкам, впоследствии у него могут возникнуть проблемы с усвоением «взрослой» пищи и даже развиться функциональные расстройства в деятельности желудочно-кишечного тракта. Таким образом, введение прикорма можно назвать первым шагом к взрослению маленького человечка.
Какие же продукты должны входить в меню вашего подросшего малыша? Первым немолочным продуктом, который рекомендует вводить Институт питания РАМН (табл. 7), является фруктовый сок. Его можно давать ребенку начиная с 3 месяцев только в том случае, если у него нет пищевой аллергии и каких-либо проблем с работой кишечника. Сок не считается прикормом, поскольку он не способен заменить грудное молоко. Он представляет собой жидкость, которая легко усваивается и поэтому не перегружает незрелую пищеварительную систему малыша. Если ребенок находится на грудном вскармливании, до 3 месяцев соки ему давать нецелесообразно: во-первых, это не вносит особого вклада в удовлетворение потребности малыша в витаминах и минеральных веществах, поскольку достаточное их количество содержится в молоке матери, а во-вторых, он может вызвать аллергическую реакцию или нарушение в работе пищеварительной системы.
Таблица 7
Примерная схема введения прикорма при грудном вскармливании детей первого года жизни (составлена в соответствии с методическими указаниями Минздрава РФ «Современные принципы и методы вскармливания детей первого года жизни», опубликованными в 1999 году)
Обратите внимание: в таблице указан минимальный возраст для введения каждого продукта или блюда. Ранее этого возраста вводить соответствующий прикорм не рекомендуется.


Начать лучше всего с яблочного сока, потому что он практически никогда не вызывает у малышей аллергической реакции. В первый раз дайте 0,25 чайной ложки сока (буквально несколько капель), каждые 2–3 дня увеличивайте норму также на 0,25 чайной ложки и постепенно доведите ее до 30 мл. Сок предлагайте ребенку во время кормления или после него. Со временем можно начать давать малышу и другие соки, лучше всего грушевый, сливовый, абрикосовый или персиковый, позднее ввести также черносмородиновый, вишневый и другие соки с кисловатым или терпким вкусом (не забудьте развести их кипяченой водой). Когда ребенок привыкнет к ним, можно давать их 2–3 раза в день и каждый раз предлагать новый сорт.
Если вы предпочитаете давать малышу соки собственного приготовления, покупайте яблоки только зеленого цвета, потому что красные яблоки могут вызвать аллергию. Натуральный сок обязательно разводите кипяченой водой в соотношении 1: 1. В ином случае давайте ребенку консервированные, приготовленные промышленным способом и предназначенные специально для детей.
Выбирая соки для своего ребенка, учитывайте их специфические свойства. Так, черничный, гранатовый, черносмородиновый и вишневый соки, благодаря содержанию в них дубильных веществ, оказывают закрепляющее действие, поэтому они полезны малышам с неустойчивым стулом. Если у ребенка часто бывают запоры, давайте ему абрикосовый, сливовый, свекольный или морковный сок. Однако не переусердствуйте с последним. Если дать малышу до 80-100 мл этого сока за день, у него могут пожелтеть щеки, ладошки и подошвы ног. Желтизна исчезает, если снизить норму морковного сока до 30–40 мл в день или на время прекратить давать его совсем. Виноградный сок ребенку до 1 года лучше всего не предлагать вообще, поскольку он содержит большое количество сахара, способствующего усилению процессов брожения в кишечнике. С клубничным, земляничным, малиновым, шпинатным и цитрусовыми соками будьте осторожны, потому что у некоторых детей они вызывают аллергическую реакцию. Вводить их лучше всего после 6 месяцев. Апельсиновый и мандариновый соки к тому же могут способствовать снижению аппетита.
Если ваш ребенок хорошо переносит введение в рацион таких напитков, через 2 недели после начала их использования можно предложить ему фруктовое пюре (сначала яблочное, затем – банановое, грушевое, сливовое или персиковое), либо вместо него можно давать наскобленное пластмассовой ложкой свежее яблоко. Предпочтительнее давать малышу антоновку или другие кисло-сладкие сорта, потому что в них больше железа. В первый раз предложите ему 0,5 чайной ложки пюре, затем каждые 2–3 дня прибавляйте к этому количеству по 0,25-0,5 чайной ложки, пока не достигнете возрастной нормы (см. табл. 7).
Наряду с пюре, приготовленными в домашних условиях, давайте и фруктово-яблочные, приготовленные специально для детей до 1 года промышленным способом и расфасованные в баночки емкостью по 200 г. Полезно чередовать их с соком: после одного кормления давайте малышу сок, после другого – пюре. Открытую баночку плотно закройте предварительно ошпаренной крышкой и поставьте в холодильник.
Помните о том, что открытые баночки с детским питанием допустимо хранить не более 1 суток. Вынув сок или пюре из холодильника, подогрейте их до 30 °C и только после этого давайте малышу пластмассовой ложечкой.
С 4–4,5 месяца введите овощное пюре. Сначала давайте его по 1 чайной ложке в день. Каждые 2–3 дня добавляйте к этому количеству по 1–2 чайные ложки, пока не доведете его до возрастной нормы. Овощное пюре, в отличие от соков и фруктового пюре, рекомендуется давать ребенку перед кормлением грудью: тогда малыш будет лучше его есть. Сначала готовьте пюре из кабачка или цветной капусты, а когда он привыкнет к этим продуктам, расширьте ассортимент овощей: постепенно введите морковь, картофель, тыкву, свеклу, репу, стручковую фасоль, зеленый горошек. Если ребенок наотрез отказывается есть овощное пюре, можно давать ему жидкую крупяную смесь, сваренную на овощном бульоне, или манную кашу.
Некоторые малыши плохо переносят фруктовые соки и пюре. Новые продукты таким детям рекомендуется вводить с 5-6-месячного возраста, начиная с овощного пюре. Считается, что оно менее аллергенное, чем фруктовые пищевые добавки. В любом случае, прежде чем дать ребенку тот или иной продукт или блюдо, необходимо проконсультироваться с педиатром. Только специалист может определить оптимальную последовательность и сроки введения прикорма.
В зависимости от возраста ребенка в овощное пюре полезно добавлять яичный желток, растительное масло, молоко или мясное пюре. После того как его количество будет доведено до 100–150 г в день, можно заменить им одно из кормлений грудью и перевести малыша в возрасте 4,5–5,5 месяца на 5-разовый режим питания. Когда ребенку исполнится 1 год, ему можно давать и сырые овощи в виде салата, натерев их на мелкой терке и заправив растительным маслом. С 4-го месяца во время кормления или после него давайте ребенку небольшое количество нерафинированного подсолнечного или кукурузного масла. Оно очень полезно, поскольку содержит насыщенные и ненасыщенные жирные кислоты, а также витамин Е. Сначала дайте малышу 1–2 капли масла, затем каждые 2–3 дня прибавляйте по 2–3 капли, пока не доведете его количество до возрастной нормы. Масло должно быть желтым, свежим, прозрачным и не давать осадка. Храните его в темном месте при температуре, не превышающей 10 °C. Ни в коем случае не давайте ребенку растительное масло вместе с соком или пюре.
Через 3–4 недели после введения в меню малыша овощного пюре начните давать ему каши. Такие блюда из различных злаков содержат большое количество глютена, или клейковины. Поскольку микрофлора кишечника у малыша до 1 года еще не полностью сформировалась, то содержание в ней фермента, который участвует в расщеплении глютена, может быть слишком низким. Продукты неполного расщепления этого вещества оказывают токсическое воздействие на стенки кишечника, поэтому сначала предпочтительнее давать ребенку те каши, в состав которых не входит клейковина, то есть из рисовой, гречневой или кукурузной крупы. Чуть позже можно также ввести манную, овсяную и перловую каши, которые содержат глютен.
В первое время они должны быть жидкими, потом можно готовить их погуще. Каши чередуйте: в 1-й день давайте ребенку овсяную кашу, во 2-й – гречневую, в 3-й – манную, в 4-й – рисовую. Можно также ежедневно варить крупяную смесь. Тем детям, у которых часто бывают запоры, полезны овсяные хлопья. Малышам, расположенным к полноте, давайте овсяную кашу или кашу, приготовленную на овощном отваре. Если у ребенка выявлена аллергия на коровье молоко, при приготовлении используйте овощной отвар или специальную соевую смесь, приготовленную на основе гидролизата молочного белка.
Кашу, так же как и овощное пюре, вводите постепенно. Начните с 2 чайных ложек, затем каждые 2–3 дня добавляйте по 2 чайные ложки, пока не доведете количество прикорма до возрастной нормы (см. табл. 7). С 5,5–6 месяцев приучайте малыша есть овощное пюре, а затем жидкую манную кашу и фруктовое пюре с ложки. Таким же способом давайте пищу в начале кормления, когда ребенок голоден. Следите за тем, чтобы он не обжегся, не подавился, не закашлялся и не испытал иных неприятных ощущений, иначе он откажется есть с ложки. Через 3–5 недель после введения каш можно полностью заменить ими еще одно кормление грудью. С 5 месяцев давайте вместе с кашами несоленое сливочное масло. Начните с 1 г, постепенно увеличивая это количество до 4 г, в 8–9 месяцев – до 5 г, в 10–12 – до 6 г.
Творог включайте в рацион малыша не ранее 5–6 месяцев. Возможно назначение его и в более ранние сроки в качестве лечебного питания при некоторых детских заболеваниях, а также в том случае, если ребенок плохо растет. Сначала дайте ему 2–2,5 г творога, то есть 0,5 чайной ложки, затем каждые 2–3 дня давайте на 0,5 чайной ложки больше. Дети до 6 месяцев должны получать ежедневно не более 30 г этого продукта за 2–3 раза, от 6 до 9 месяцев – не более 40 г, а от 10 до 12 месяцев – не более 50 г. Творог лучше всего давать с молоком, кефиром или овощным пюре.
Яичный желток в рацион малыша добавляйте не ранее 6 месяцев. Белок куриных яиц на первом году жизни лучше не давать совсем, потому что он может вызвать аллергическую реакцию. С 6-го до 9-го месяца давайте по 0,25 тщательно протертого желтка сваренного вкрутую куриного яйца. Затем увеличьте количество желтка в 2 раза, то есть с 9 месяцев до 1 года давайте по 0,5 желтка в день. Сначала его рекомендуется растирать с грудным молоком, позднее – добавлять в каши или овощное пюре.
С 7 месяцев давайте мясной бульон: сначала 1 чайную ложку (5 мл), затем каждые 2–3 дня добавляйте по 1 чайной ложке, пока не доведете его количество до 30–40 мл. Для его варки используйте курицу или нежирную говядину. С 10 месяцев можно давать бульон, приготовленный из костей. Особенно полезен он детям со сниженным аппетитом, предрасположенным к малокровию. Если у малыша аллергия, вместо мясного бульона давайте ему такое же количество овощного супа.
Ребенку в возрасте 6–7 месяцев 1 раз в день можно дать пососать сухарик, подсушенный кусочек пирога или пресное печенье домашней выпечки без добавления соды. Сначала дайте совсем маленький кусочек (массой около 3 г), затем увеличьте до 5 г, а в 9-12 месяцев – до 10–15 г. Пшеничный хлеб высшего сорта давайте с 7 месяцев по 5 г в день, а к 9-12-му месяцу увеличьте эту норму в 2 раза, то есть до 10 г. Внимательно следите за тем, чтобы малыш не подавился. Следует иметь в виду, что хлеб, сухари и печенье нельзя давать тем детям, которые склонны к полноте. Мясное пюре введите в 7–8 месяцев. Для его приготовления можно использовать телятину, молодую говядину или мясо курицы. Начните с какого-либо одного вида пюре и давайте его вместе с кашами. Сначала предложите малышу совсем немного – 1 чайную ложку (или 5 г), затем каждые 2–3 дня добавляйте по 2 чайные ложки и для 7-месячного ребенка доведите норму до 30 г в день, для 8-9-месячного – до 50 г в день и для 9-12-месячного – до 60 г в день.
Можно давать малышу и мясное пюре промышленного производства. Именно с него следует начать введение данного вида прикорма. Только выбирайте баночки без каких-либо овощных добавок, чтобы точно знать, сколько мяса в день получает малыш. Если вы предпочитаете готовить его в домашних условиях, обязательно подвергайте его двойному вывариванию: доведите до кипения, поварите 20 минут, после чего слейте бульон, снова залейте горячей водой и варите до готовности. С 8–9 месяцев давайте отварное мясо протертым, в виде фрикаделек, а к концу года готовьте малышу паровые котлеты, суфле или тефтели из курицы, индейки, говядины, телятины, кролика или нежирной свинины.
Приблизительно через месяц после введения мяса 1–2 раза в неделю давайте ребенку рыбное пюре, но только в том случае, если у него нет аллергии. Если малыш склонен к малокровию, ему полезно готовить также пюре из языка или печени. Сардельки, сосиски и жареное мясо можно будет начать давать ребенку не раньше 3-летнего возраста.
Цельное молоко в чистом виде до 9 месяцев лучше не давать, поскольку у ребенка может быть аллергия на его белок. Можно только готовить на нем каши и овощные пюре. С 7–8 месяцев 1 раз в день давайте малышу кефир и другие кисломолочные продукты. Дело в том, что они менее аллергенные. Кефир особенно полезен детям с нерегулярным стулом и плохим аппетитом.
С 7,5–8 месяцев ребенок должен получать по 2 разные каши в день: одну – из разных круп (гречневой, овсяной, манной, рисовой), другую – сваренную на овощном бульоне. Густую кашу малыш может запить молоком или бульоном. Восьмимесячного малыша учите пить из кружки. Чтобы ребенок не облился и не поперхнулся, жидкости наливайте совсем немного. Это умение должно закрепиться к 10–11 месяцам. Годовалый малыш уже должен самостоятельно удерживать кружку и пить из нее.
С 10–12 месяцев можно начать приучать ребенка к протертой пище для взрослых, за исключением острых и тяжело перевариваемых блюд. Независимо от характера кормления малыш до 1 года должен получать в общей сложности до 1000–1200 мл разнообразной пищи в день.
С какого бы месяца вы ни начали вводить прикорм, последовательность добавления продуктов и блюд сохраняется. Сроки же могут сжиматься в зависимости от возраста малыша: чем он старше, тем лучше подготовлена к «знакомству» с новыми продуктами его пищеварительная система. Если те из них, которые вы собираетесь использовать для приготовления детских блюд, вызывают у вас подозрение с точки зрения содержания каких-либо вредных примесей или у вас нет возможности соблюсти правила гигиены в процессе приготовления пищи, остановите свой выбор на детском питании промышленного производства. Для малыша оно безопасно, а его состав полностью соответствует потребностям ребенка определенного возраста. Имейте в виду, что указанный на этикетке возраст, с которого рекомендуется использовать тот или иной продукт, не является оптимальным. Ориентируйтесь на здравый смысл и обязательно прислушивайтесь к рекомендациям детского врача. Итак, подведем итоги и перечислим основные правила, которых следует придерживаться при введении прикорма:
1. Начинайте введение каждого нового для ребенка продукта только тогда, когда он совершенно здоров.
2. Ни в коем случае нельзя вводить новый прикорм в очень жаркую погоду или во время проведения профилактических прививок. Не меняйте рацион малыша хотя бы за 1 неделю перед прививкой и в течение 1 недели после нее.
3. Сроки и очередность введения продуктов и блюд прикорма определяются не только установленными нормами, но и особенностями индивидуального развития ребенка, поэтому обязательно обсудите эти вопросы с педиатром или диетологом.
4. Каждый новый продукт или блюдо вводите постепенно, начиная с небольшого количества: сок – с нескольких капель, а пюре и кашу – с 0,5 чайной ложки. Наблюдайте за тем, как ребенок переносит прикорм. При появлении жидкого стула, вздутия живота, шелушения и покраснения щек, крапивницы и других признаков непереносимости введенного продукта, немедленно прекратите давать его малышу на несколько недель. После перерыва попытайтесь снова ввести этот прикорм. Если снова проявится негативная реакция, его лучше всего заменить: давать вместо яблочного пюре грушевое, вместо гречневой каши – овсяную. Только при отсутствии аллергической реакции и других негативных проявлений начните предлагать ребенку введенный продукт регулярно, постепенно увеличивая его количество до рекомендуемой по возрасту дозы.
5. Введение любого прикорма начинайте с одного продукта, после чего можно постепенно перейти к смеси из двух аналогичных продуктов, а затем из нескольких. Количество компонентов одного вида прикорма увеличивайте постепенно. Например, в овощное пюре, приготовленное из кабачка, добавьте картофель, затем капусту, а еще через какое-то время морковь.
6. Введение новых продуктов разграничивайте по времени, чтобы пищеварительный тракт малыша успевал к ним приспособиться и не испытывал перегрузок. Кроме того, при последовательном введении прикорма легче разобраться в том, что именно вызвало у ребенка аллергию.
7. Консистенцию пищи также нужно усложнять постепенно. Сначала давайте ребенку гомогенизированные продукты, которые были измельчены под высоким давлением и превратились в однородную массу. Они лучше усваиваются и практически не вызывают аллергических реакций. Затем можно ввести пюре, фарш, а затем и продукты, нарезанные кусочками.
8. Не предлагайте малышу 2 раза в день одно и то же блюдо. Чередуйте разные виды прикормов.
9. Тем детям, которые страдают рахитом, анемией, гипотрофией или часто и обильно срыгивают, прикорм рекомендуется вводить на 1,5–2 недели раньше, чем здоровым малышам.
10. Прикорм давайте до кормления грудью, с ложечки. Фруктовый сок лучше предлагать перед кормлением.
11. Лучше всего для прикорма использовать детское питание, приготовленное промышленным способом. В его состав входят не только экологически безопасные продукты, но и витаминно-минеральный комплекс.
Какой бы ни была схема вскармливания, введение прикорма, увеличение его количества и расширение ассортимента должны происходить за счет постепенного вытеснения грудного кормления. При этом следует помнить, что грудным возрастом называется весь первый год жизни малыша, потому что в течение всего этого периода его организм нуждается в грудном молоке. В связи с этим не стоит торопиться с отлучением ребенка от груди, лишая его тем самым естественной пищи.
Как и когда отлучать от груди?Однозначно ответить на вопрос, когда именно следует отлучать от груди, просто невозможно. Специалисты по питанию и врачи рекомендуют кормить малыша грудным молоком по крайней мере до 1 года. Объясняется это тем, что к этому времени дети уже могут хорошо развиваться и расти, получая другое питание. Как правило, именно к 1 году у матери начинает вырабатываться меньше молока. Следует помнить о том, что все дети индивидуальны: некоторые развиваются быстрее и готовы перейти на другое питание еще до этого возраста. В связи с этим изменение питания следует проводить под контролем педиатра.
От груди отлучайте постепенно: сначала начните пропускать 1 кормление грудью, заменяя его прикормом, затем 2 и т. д. Чтобы молока образовывалось меньше, выпивайте не более 4 стаканов жидкости в день, а после кормления не сцеживайте его. Грудь на 4–5 дней туго перебинтуйте. Если эти средства не помогут, обратитесь к врачу женской консультации, который назначит вам специальные препараты.
Помните о том, что от груди нельзя отлучать летом, а также во время болезни ребенка, сразу после нее или в том случае, если у него наблюдаются какие-либо расстройства пищеварения.
Смешанное и искусственное кормление
Мы уже неоднократно говорили о том, что ведущая роль в питании малышей до 1 года принадлежит грудному молоку. Однако и искусственно вскармливаемый малыш, получающий полноценную, соответствующую возрасту и тщательно приготовленную пищу, вырастет здоровым и крепким.
Некоторые молодые мамы спешат отлучить ребенка от груди при первых же признаках аллергии, появлении жидкого стула или, поверив рекламной информации о преимуществах тех или иных молочных смесей, которые якобы способны заменить грудное молоко. На самом же деле невозможно приготовить такой продукт, который по своему составу полностью соответствовал бы молоку матери и был бы настолько же полезен малышу. В связи с этим необходимо использовать все возможности для сохранения и поддержания лактации, и только в том случае, если, несмотря на все приложенные усилия, молока все же будет вырабатываться недостаточно, можно под контролем и с разрешения детского врача принять решение о переводе ребенка на смешанное или искусственное вскармливание. В любом случае его нехватка не определяется на глазок. Для этого необходимо провести контрольное взвешивание, методика которого была описана выше.
Искусственное вскармливание также может быть введено сразу же после рождения ребенка по медицинским показаниям: если мать больна открытой формой туберкулеза, ВИЧ-инфицирована, страдает психическим заболеванием, сахарным диабетом, тяжелыми формами заболеваний почек и сердца или в силу хронической болезни вынуждена регулярно принимать лекарственные препараты. Кроме того, медики зачастую не рекомендуют кормить ребенка грудью тем матерям, у которых тяжело проходили роды или были осложнения во время беременности, поскольку им требуется восстановить собственные силы. Показанием к временному прекращению кормления грудью являются и инфекционные заболевания, при которых также назначаются лекарства. Дело в том, что они способны проникать в молоко матери и могут причинить серьезный вред здоровью малыша.
Выбор молочной смесиВ настоящее время существует достаточно широкий ассортимент всевозможных молочных смесей как отечественного, так и зарубежного производства, который продолжает постоянно увеличиваться. Самостоятельно вам будет очень сложно разобраться во всем этом многообразии, поэтому обязательно посоветуйтесь с педиатром, который постарается подобрать то, что нужно именно для вашего малыша. При выборе следует руководствоваться не только составом той или иной смеси, но и индивидуальными пристрастиями вашего ребенка, поскольку продукты, приготовленные по одной и той же технологии, могут отличаться вкусовыми качествами. Кроме того, обязательно обратите внимание на то, нет ли в рекомендованной смеси ингредиентов, которые не переносит ваш малыш.
Смеси бывают следующих видов:
1. Простые и адаптированные. Простые смеси, которые получаются путем разведения коровьего молока, в наши дни уже не используются, хотя раньше применялись достаточно широко. Диетологи рекомендуют вводить при искусственном вскармливании адаптированные смеси, которые по своему составу максимально приближены к составу грудного молока. Они, в свою очередь, подразделяются на начальные (для детей в возрасте до 5–6 месяцев) и последующие (для детей старше 6 месяцев). На баночках с последующими проставляется цифра 2.
2. Кисломолочные и пресные (сладкие). Кисломолочные смеси изготавливаются на основе различных заквасок (кефирной, с бифидобактериями и пр.), а пресные – на основе коровьего молока. Кисломолочные смеси содержат створоженный белок, поэтому они удаляются из желудка медленнее, чем пресное молоко.
При створаживании накапливается молочная кислота, под воздействием которой повышается секреторная деятельность желудочно-кишечного тракта, и процесс пищеварения ускоряется.
3. Нативные (жидкие) и сухие. Первые выпускаются готовыми к употреблению, а вторые следует предварительно развести.
Следует иметь в виду, что чрезмерное употребление кисломолочных смесей может вызвать или значительно усилить срыгивания, нарушить кислотно-щелочной баланс в организме малыша. Однако их недостаточное количество в его рационе также может привести к негативным последствиям: у ребенка могут развиться функциональные нарушения в желудочно-кишечном тракте.
Состав смесейМолочные смеси для искусственного кормления детей до 1 года изготавливаются, как правило, на основе коровьего или козьего молока. Состав адаптированных смесей максимально приближается к грудному молоку по всем пищевым компонентам: белковому, углеводному, жировому, витаминному и минеральному. Уровень белка в них снижается до 1,4–1,6 г/100 мл, что ненамного превышает содержание белкового компонента в материнском молоке (0,8–1,2 г/100 мл). Делается это для того, чтобы избежать неблагоприятного воздействия избытка этого вещества на пищеварительный тракт и почки малыша.
В состав молочных смеси вводятся белки молочной сыворотки, по составу приближенные к белкам грудного молока. В отличие от белка-казеина, который преобладает в коровьем молоке, они образуют в желудке ребенка более нежный и легкоперевариваемый сгусток. Кроме того, сывороточные белки помогают поддерживать оптимальный состав микрофлоры кишечника малыша и, как правило, не вызывают функциональных расстройств со стороны желудочно-кишечного тракта. В смесях, предназначенных для детей первых 4 месяцев жизни, соотношение белков сыворотки к казеину составляет 60 на 40 %, а в смесях для детей старше 5 месяцев – 50 на 50 %. Информацию о содержании в смеси этих веществ вы можете прочитать на упаковке, после чего подсчитать их соотношение.
Практически все современные молочные смеси включают в свой состав свободную аминокислоту таурин (обычно она является составным элементом белков). Без нее невозможно правильное формирование центральной нервной системы, особенно у недоношенных малышей. Она улучшает процессы жирового обмена и принимает участие в развитии головного мозга и органов зрения. Для новорожденных очень важно поступление таурина извне, поскольку синтезироваться в их организме из цистеина и серина он начинает только в возрасте 1,5 месяца. Концентрация этой аминокислоты в молочных смесях обычно составляет 40–50 г/л, а цистеина – 1,7 г/л. Эти цифры также должны быть указаны на упаковке.
В процессе производства смесей молочный (животный) жир частично или полностью заменяется смесью растительных масел (кукурузного, подсолнечного, соевого, кокосового, пальмового и др.). Благодаря этому в смеси повышается содержание незаменимых полиненасыщенных жирных кислот: линоленовой, докозогексаеновой, эйкозопетаеновой. Все они необходимы ребенку для построения и нормального функционирования клеток тела, формирования головного мозга, сетчатки глаз и т. д.
В молочной смеси должно быть соблюдено пропорциональное соотношение полиненасыщенных жирных кислот и витамина Е. Чтобы синтез жирных кислот протекал в организме малыша нормально, ему необходимо достаточное количество карнитина. Это витаминоподобное азотистое вещество поддерживает адекватное развитие центральной нервной системы ребенка, формирует защитные силы его организма и обеспечивает рост. Его содержание в молочной смеси должно составлять не менее 10–15 мг/л.
Для того чтобы адаптировать углеводный компонент, в молочную смесь добавляется лактоза, потому что ее содержание в коровьем молоке гораздо ниже, чем в грудном. Это вещество представляет собой молочный сахар, который составляет около 99 % всех углеводов молока. Оно способствует улучшению процессов пищеварения, размножению лакто– и бифидобактерий в кишечнике ребенка, препятствующих росту патогенной микрофлоры, а также улучшению усвоения минеральных веществ, в частности кальция и магния. Частично лактоза может быть заменена декстринмальтозой, которая представляет собой смесь различных моно-, ди– и полисахаридов и является одним из продуктов расщепления крахмала. Это вещество также хорошо усваивается и оказывает положительное воздействие на кишечную микрофлору.
Наличие в составе молочных смесей, предназначенных для детей младше 6 месяцев, таких углеводов, как глюкоза, фруктоза и сахароза, нежелательно, потому что они усиливают процессы брожения и газообразования в кишечнике, могут спровоцировать аллергическую реакцию, а так как они сладкие на вкус, то и нарушить регуляцию инсулина. Не должно быть в таких смесях также и крахмала.
Его расщепление осуществляется под воздействием фермента амилазы, а он начинает вырабатываться в достаточном количестве только к 3–4 месяцам. Слишком раннее введение в рацион малыша смесей, в состав которых входит крахмал, становится причиной повышенного газообразования, учащенного стула и кишечных колик.
В адаптированных молочных смесях содержится оптимальное для ребенка количество минеральных веществ. Солей кальция, натрия и калия в них гораздо меньше, чем в коровьем молоке, поскольку их избыточное потребление создает значительную нагрузку на почки малыша. Помимо указанных макроэлементов, молочные смеси дополнительно обогащены железом, йодом, медью, фтором, цинком, селеном и марганцем (в коровьем молоке их содержится недостаточно). Кроме минеральных веществ, в их состав включены водо– и жирорастворимые витамины: А, D, Е, К, С, все витамины группы В.
Для того чтобы максимально приблизить состав молочных смесей к грудному молоку, в них также добавляют и нуклеотиды, являющиеся строительным материалом для РНК и ДНК клеток. Эти вещества способствуют ускорению роста малыша, а также нормальному развитию органов и систем его организма. Особенно полезно давать смеси с нуклеотидами недоношенным детям, поскольку они ускоряют развитие ферментной активности пищеварительной системы, рост кишечной микрофлоры и формирование иммунитета.
Для детей от 6 месяцев до 1 года выпускаются последующие смеси. Они менее адаптированы к составу грудного молока, чем те, которые предназначены для малышей младше 6 месяцев. Они изготавливаются из цельного сухого молока и не содержат молочной сыворотки. Их энергетическая ценность значительно превышает аналогичный показатель в стартовых смесях. Белка они также содержат гораздо больше. В качестве углеводного компонента в последующие смеси вводятся крахмал и сахароза. Кроме того, в их состав входит большее количество минералов и витаминов, поскольку потребность растущего малыша в этих элементах значительно возрастает. Помимо адаптированных смесей, выпускаются и частично адаптированные смеси, в которых нет молочной сыворотки, в недостаточной степени сбалансирован состав жирных кислот, а в качестве углеводных компонентов, наряду с лактозой, используются крахмал и сахароза. Процесс их изготовления более простой, поэтому и стоят они дешевле, чем полностью адаптированные. Использовать их для кормления ребенка с момента его появления на свет не стоит. Чем меньше возраст малыша, получающего искусственное питание, тем больше его потребность в адаптированных смесях.
Лечебные смесиПрактически все адаптированные кисломолочные смеси не только обеспечивают полноценное питание ребенка, но и оказывают лечебное воздействие. Благодаря их особому составу можно корректировать те или иные нарушения в обменных процессах, вызванные различными заболеваниями. Лечебные смеси делятся на следующие группы:
1. Смеси на основе соевого белка. В их состав не входят белки коровьего молока и лактоза, поэтому их рекомендуется применять для кормления детей с непереносимостью белка коровьего и грудного молока, а также лактозы.
2. Смеси на основе полностью или частично гидролизованных, то есть расщепленных, белков. Их рекомендуется использовать при пищевой аллергии, непереносимости белков коровьего молока, нарушениях всасывания пищи в кишечнике, гипотрофии (сниженной массе тела).
3. Безлактозные или низколактозные смеси. Их назначают в зависимости от вида лактозной недостаточности: если она первичная, то предпочтение следует отдавать безлактозным смесям, а если вторичная, – низколактозным. Первичная лактозная недостаточность, то есть генетически обусловленное отсутствие этого фермента, бывает более выраженной, чем вторичная, характеризующаяся снижением выработки фермента вследствие тех или иных патологических процессов, происходящих в кишечнике (пищевая аллергия, кишечные инфекции), либо незрелостью ферментных систем у недоношенных младенцев. В качестве низколактозных могут выступать соевые смеси или смеси на основе гидролизованных белков.
4. Смеси, не содержащие фенилаланина, применяются для лечения детей с фенилкетонурией. Это тяжелое наследственное заболевание связано с дефектом фермента, который нормализует обмен фенилаланина – одной из незаменимых аминокислот, входящих в состав белка. Фенилкетонурия приводит к нарушению обменных процессов в организме ребенка, из-за чего он начинает развиваться неполноценно. Если своевременно установить диагноз, правильно подобранная диета может помочь малышу.
5. Смеси, в состав которых входят пребиотики или пробиотики. Пребиотики представляют собой неперевариваемые компоненты пищи, которые оказывают избирательное стимулирующее воздействие на рост и (или) активность одной или нескольких групп обитающих в кишечнике бактерий. Пробиотики – это живые или высушенные культуры лакто– и бифидобактерий – полезных микроорганизмов, которые присутствуют в желудочно-кишечном тракте здорового человека. Смеси данного вида применяются для коррекции микрофлоры кишечника при нарушениях его двигательной активности, пищевой непереносимости и кишечных инфекциях.
6. Смеси с добавлением загустителей, в качестве которых выступают полисахариды. Эти продукты рекомендованы к применению при упорных срыгиваниях у младенцев.
7. Смеси, обогащенные среднецепочечными триглицеридами. Назначаются детям с нарушением процесса всасывания в кишечнике, а также с заболеваниями печени, желчевыводящих путей и поджелудочной железы.
При непереносимости лактозы грудного молока, или лактозной недостаточности используйте для кормления ребенка низколактозные или безлактозные смеси.
При аллергических реакциях выбирайте смесь в зависимости от степени их выраженности. Если пищевая аллергия проявляется в легкой форме, с разрешения педиатра давайте малышу профилактическую адаптированную молочную смесь, приготовленную на основе козьего молока. Оно содержит белок, отличающийся по своей структуре от белка коровьего молока, поэтому применение указанной и аналогичных ей смесей в большинстве случаев помогает устранить аллергические реакции, вызванные адаптированными смесями, изготовленными на основе коровьего молока. Однако и на козье молоко, как уже указывалось выше, тоже может быть аллергия.
Если использование такой смеси не дает положительного результата, попробуйте кормить ребенка адаптированными кисломолочными смесями. Они реже вызывают аллергию, чем адаптированные пресные, но и у них имеется существенный недостаток: они могут раздражать слизистую желудочно-кишечного тракта малыша, из-за чего он начинает чаще срыгивать, особенно на первом месяце жизни. В связи с этим специалисты не рекомендуют кормить ребенка только ими. Они должны составлять только 50 % от того объема пищи, который получает малыш. Остальные 50 % должны приходиться на долю пресных смесей. Если проявления пищевой аллергии более выражены, врач назначает уже лечебно-профилактические смеси, а также смеси на основе гидролизованного белка коровьего молока, которые подразделяются на смеси с полугидролизованными и полностью гидролизованными белками.
Применяя соевые смеси, имейте в виду, что в них нет полного набора аминокислот, необходимых для построения тканей ребенка. Они не синтезируются в организме, а потому должны поступать с пищей. Смеси, изготовленные на основе гидролизованного белка коровьего молока, содержат очень небольшое количество цельного животного белка, поэтому на протяжении длительного времени их применять не стоит. Как только исчезнут проявления пищевой аллергии, введите в меню малыша кисломолочные смеси, а через некоторое время и адаптированные пресные. Кисломолочные, сквашенные соевые смеси, а также те, которые были изготовлены с включением полезной для кишечника микрофлоры, рекомендуется использовать в том случае, если у ребенка выявлен дисбактериоз кишечника. Кисломолочные смеси применяйте такие же, как и при аллергических реакциях.
При упорных срыгиваниях отдайте предпочтение пресным антирефлюксным смесям, в состав которых входит камедь. Это вещество повышает вязкость желудочного содержимого и стабилизирует его консистенцию. Таким же действием обладают смеси с крахмалом. Смеси с камедью врачи обычно назначают при склонности малыша к запорам, а с крахмалом – при частом жидком стуле.
Существуют безглютеновые смеси, которые применяются при непереносимости составной части белка злаковых культур – глютена. Диетотерапия показана также при наследственных нарушениях аминокислотного, углеводного и жирового обмена.
Ни в коем случае не подбирайте ребенку смеси (особенно лечебные) самостоятельно. Обязательно прислушивайтесь к рекомендациям специалистов – педиатра, аллерголога, гастроэнтеролога, генетика, диетолога. Помните о том, что допущенные вами ошибки отнюдь не лучшим образом скажутся на состоянии здоровья вашего малыша и способны привести к серьезным последствиям.
Техника кормления смесямиПри искусственном вскармливании очень важно определить необходимое ребенку количество пищи. Суточный ее объем в зависимости от возраста малыша указан в табл. 8. Так, одномесячному ребенку при массе тела 3500 г суточный объем питания должен составлять 1/5 массы его тела, что соответствует 700 мл. Для того чтобы определить, сколько смеси требуется на 1 кормление, разделите суточный объем питания на количество кормлений. На первой неделе жизни ребенка рекомендуется кормить 7-10 раз, в возрасте от 1 недели до 2 месяцев – 7–8 раз, от 2 до 4 месяцев – 6–7 раз, от 4 до 9 месяцев – 5–6 раз, от 9 до 12 месяцев – 4–5 раз.
Таблица 8
Суточный объем пищи в зависимости от возраста малыша

В разное время суток малыш съедает различное количество пищи. К тому же у него бывает неодинаковый аппетит. Поэтому, если он получает искусственное питание, специалисты рекомендуют использовать частично свободное вскармливание. При этом способе устанавливаются определенные часы кормления, а пища дается ребенку по желанию, но в разумных пределах. На каждое кормление наливайте в бутылочку на 20–30 мл смеси больше, чем это требуется, и старайтесь давать ее в фиксированные часы с отклонением не более 30 минут. Если ребенок не съедает то количество пищи, которое вы ему предлагаете, ни в коем случае не докармливайте его насильно.
Также очень важным моментом является правильность приготовления смеси. Сначала внимательно прочитайте инструкцию, напечатанную на упаковке, и в точности ее придерживайтесь. Имейте в виду, что если положить слишком большое количество порошка, смесь получится перенасыщенной пищевыми веществами, что может стать причиной срыгиваний, неустойчивого стула и чрезмерной прибавки в весе. Если, наоборот, взять слишком мало порошка, смесь будет низкокалорийной, вследствие чего оставшийся голодным малыш будет вести себя беспокойно, постоянно капризничать и недостаточно прибавлять в весе.
Воду, используемую для приготовления смеси, обязательно предварительно прокипятите. В идеале температура смеси должна составлять 36–37 °C. Налейте прокипяченную воду в бутылочку. Используя мерную ложку, наберите требуемое количество смеси, излишек уберите. Высыпьте порошок в воду и энергично взболтайте. При этом он должен полностью раствориться.
Если смесь остыла, подогрейте ее. Для этого поставьте ее на горячую водяную баню или подержите под струей горячей проточной воды. Кисломолочные смеси нагревайте очень осторожно и постепенно, иначе они могут свернуться. Лучше всего использовать для этого водяную баню с температурой воды не более 36 °C.
Перед тем как дать ребенку пищу, наденьте на бутылочку соску и проверьте, как через нее проходит смесь. Не встряхивая бутылочку, опрокиньте ее вниз горлышком. Сначала смесь должна выливаться тонкой струйкой, а затем капать со скоростью 1 капля в секунду. Проверьте также и ее температуру. Для этого попробуйте смесь, налив небольшое ее количество в ложку, или капните несколько капель себе на запястье. Содержимое бутылочки должно быть близко к температуре тела, то есть практически не ощущаться. Если смесь окажется слишком горячей, остудите ее, поставив бутылочку в холодную воду, а затем снова проверьте ее температуру.
Любую молочную смесь вводите в рацион ребенка постепенно, в течение 5–7 дней. В первый день предложите малышу не более трети от рекомендуемого объема, рассчитанного на одно кормление. Следите за его состоянием: если не появились сыпь на коже или вздутие живота, не изменился стул, ребенок не начал упорно срыгивать, в течение недели постепенно доведите порцию смеси до полного объема кормления. В первые 2 дня после ее введения у ребенка может быть запор. Если малыш охотно ест смесь и хорошо себя чувствует, стул обычно нормализуется достаточно быстро.
Не стремитесь к использованию разных смесей. Прежде чем поменять одну на другую, обязательно посоветуйтесь с врачом. Ситуации, при которых действительно требуется замена смеси, могут быть следующими:
1. Непереносимость продукта, проявляющаяся аллергическими реакциями.
2. Достижение малышом возраста, в котором следует перейти от смесей первой ступени к кормлению последующими смесями, предназначенными для детей старше 6 месяцев. При этом необходимо придерживаться такого правила: если ребенок хорошо переносил тот или иной вид смеси, последующую смесь желательно подбирать из той же серии.
3. Необходимость перевода малыша на питание лечебными смесями (при возникновении упорных срыгиваний, аллергических реакций, обнаружении каких-либо заболеваний).
4. Переход с лечебных смесей на адаптированные после того, как будет устранено состояние, которое предполагалось скорректировать с их помощью.
Во время кормления должно быть удобно и комфортно не только малышу, но и маме. Кормите ребенка сидя, подложив под спину и руку, на которой держите малыша, дополнительные подушки. Положение ваших ног может быть различным: можно положить одну ногу на другую или подставить под них низкую скамеечку. Ребенка держите в полувертикальном положении. Его голова должна лежать на предплечье вашей левой руки. Чтобы малыш не заглатывал воздух, бутылочку держите в приподнятом положении, чтобы соска постоянно была заполнена смесью, а вытесненный ею воздух поднимался вверх, к дну бутылочки. Покормив ребенка, в течение нескольких минут подержите его в вертикальном положении, чтобы уменьшить вероятность срыгивания.
Если малыш заснул к концу кормления, а в бутылочке еще осталась пища, ни в коем случае не оставляйте ее до следующего кормления. Пища для малыша каждый раз должна быть свежей. Завершив кормление и положив ребенка в кроватку, сразу же помойте всю детскую посуду под струей теплой воды, бутылочки и соски очистите от остатков смеси с помощью специального ершика. Затем все простерилизуйте, используя для этого электрический стерилизатор или кипячение в течение 10–15 минут. После этого охладите все принадлежности для кормления до комнатной температуры и разложите их на чистом полотенце.
Стерилизацию необходимо производить только в течение 1-го месяца жизни ребенка. В дальнейшем достаточно будет тщательно мыть бутылочку и соски кипяченой водой.
Помните о том, что искусственно вскармливаемый малыш должен дополнительно получать по 100–200 мл жидкости в сутки. Можно использовать профильтрованную и прокипяченную воду, предназначенную специально для детей бутилированную воду или детские чаи промышленного производства. Добавлять в нее сахар не нужно.
Жидкость давайте малышу по требованию между кормлениями. Не предлагайте ему воду непосредственно перед кормлением, иначе он не доест до конца смесь и останется полуголодным. Объем выпитой малышом жидкости в общем объеме пищи не учитывается.
Итак, подведем итоги. При кормлении ребенка молочной смесью рекомендуется соблюдать следующие правила:
1. Готовьте ее непосредственно перед кормлением в предварительно простерилизованной посуде.
2. В процессе разведения смеси руководствуйтесь прилагаемой к упаковке или напечатанной прямо на ней инструкцией.
3. Разводите ее водой, предназначенной специально для детского питания: она не содержит никаких вредных веществ.
4. Перед тем как дать смесь малышу, обязательно проверьте ее температуру: она должна соответствовать температуре тела.
5. Следите за тем, чтобы во время кормления ребенок не заглатывал воздух (он должен плотно обхватывать соску губами, а она должна быть заполнена смесью).
6. Не давайте малышу смесь, оставшуюся после предыдущего кормления.
7. После кормления тщательно помойте и простерилизуйте всю детскую посуду.
Введение прикормаПоследовательность введения продуктов и блюд при искусственном вскармливании отражена в табл. 9, составленной Институтом питания РАМН РФ.
Сроки введения прикормов для каждого ребенка определяются в индивидуальном порядке (в зависимости от состояния здоровья и степени адаптации используемой в питании смеси) и только после обсуждения этого вопроса с участковым педиатром.
Таблица 9
Примерная схема введения прикорма при искусственном вскармливании детей первого года жизни


Начинайте введение любого прикорма с небольших количеств, например с 0,5–1 чайной ложки (сок – с нескольких капель), а затем в течение 10–12 дней доводите его объем до указанной в табл. 9 возрастной нормы. Прикорм предлагайте малышу перед кормлением смесью. Лучше всего давать его с ложечки, а не из бутылочки. Ни в коем случае не вводите 2 новых продукта в одно и то же время. Между добавлениями различных элементов прикорма должно пройти не менее 2 недель. Блюда должны иметь пюреобразную консистенцию и не содержать мелких кусочков, которыми ребенок может подавиться. С возрастом постепенно переводите малыша на более густую пищу, а ближе к 1 году приучайте его и к более плотной. После того как будет введен первый прикорм, кормите малыша 5 раз в сутки. Лучше всего его вводить в одно из дневных кормлений (с 10 до 14 часов). Фруктовые соки и пюре детям, находящимся на искусственном вскармливании, могут быть назначены с первого месяца жизни по показаниям и только с разрешения педиатра. Фруктовое пюре можно предлагать через 2 недели после сока.
Овощное пюре введите в рацион малыша в 5 месяцев. Оно богато витаминами, минеральными веществами, пектинами и клетчаткой. Все эти элементы питания жизненно необходимы для растущего организма. Овощное пюре достаточно часто вводят в качестве первого прикорма для здоровых детей, находящихся на искусственном вскармливании. Пюре сначала готовьте из какого-либо одного вида овощей, например из кабачка. Затем в него постепенно можно ввести тыкву, цветную капусту, брокколи, зеленый горошек, картофель и другие овощи. Однако объем картофеля не должен превышать 20 % от общего объема используемых овощей. В первое кормление дайте 1 чайную ложку пюре, затем каждые 2–3 дня добавляйте к этому количеству по 2 чайные ложки, пока не доведете порцию прикорма до возрастной нормы.
Каши вводите не ранее чем через 1 месяц после овощного пюре. Сначала дайте какой-нибудь один вид каши – рисовую, кукурузную или гречневую. Постепенно вводите другие виды, а когда ребенок к ним привыкнет, можно также варить кашу из смеси различных круп. После 8 месяцев введите и глютенсодержащие крупы – манную и овсяную. В первое кормление дайте малышу 1–2 чайные ложки каши, затем прибавляйте каждые 2–3 дня по 1–2 чайные ложки, пока не доведете ее количество до 120–150 г в день. Одновременно давайте 3–4 г топленого сливочного (или растительного) масла. После того как ребенок съест кашу, можно предложить ему фруктовое пюре.
Творог является источником полноценного белка и некоторых незаменимых аминокислот, а также солей кальция и фосфора. Он назначается здоровым и нормально развивающимся детям не ранее 5–6 месяцев. Творога давайте немного: к 1 году доведите его количество до 50 г, но не более. Дело в том, что в этом продукте содержится много молочного белка, продукты распада которого выводятся почками. При искусственном вскармливании они могут не справиться с чрезмерной белковой нагрузкой, возникающей в том случае, если ребенок ежедневно съедает творога больше рекомендуемой нормы. Имейте в виду, что избыточная белковая нагрузка на первом году жизни малыша (особенно при искусственном вскармливании) в дальнейшем может привести к развитию ожирения, артериальной гипертензии и атеросклероза.
Желток сваренного вкрутую куриного яйца давайте ребенку с 6–7 месяцев. Если ввести его раньше указанного возраста, может развиться аллергическая реакция. Давайте его тщательно протертым, предварительно соединив с небольшим количеством смеси. Сначала предложите малышу совсем немного желтка (на кончике чайной ложки), постепенно доведите до 0,25-0,5 штуки в день. Его рекомендуется добавлять в каши или овощное пюре не более 2 раз в неделю. Мясное пюре давайте ребенку с 7–7,5 месяца. Если у него выявлена непереносимость белков коровьего молока, полностью откажитесь от говядины и телятины.
Пюре готовьте из мяса кролика, белого мяса индейки, курицы и нежирной свинины. Если у малыша анемия, с разрешения врача начните давать ему мясное пюре с 5–5,5 месяца. В 8–9 месяцев замените пюре мясными фрикадельками, а к концу 1 года готовьте малышу паровые котлеты.
В возрасте 7 месяцев можно давать ребенку сухарик или печенье, чтобы стимулировать навыки жевания. Обязательно давайте запить эти продукты кефиром или соком.
Белую морскую рыбу (хека, морского окуня, треску) введите в 8–9 месяцев и давайте пюре из нее вместо мясного 1–2 раза в неделю. Белки рыбы оптимально сбалансированы по содержанию незаменимых аминокислот. Они усваиваются лучше тех, которые входят в состав мяса. Кроме того, в ней много минеральных веществ и витаминов группы В.
Не торопитесь вводить цельное коровье молоко. Лучше всего начинать давать его ребенку в конце первого года жизни и в небольших количествах. Кисломолочные продукты можно ввести в рацион малыша с 7 месяцев. При аллергии на пресные смеси их можно ввести и раньше, но в данном случае их количество не должно превышать более 70 % от объема молочной смеси.
Трудности после кормленияМногие младенцы срыгивают сразу после еды или чуть позже, и особенно часто это происходит именно при искусственном вскармливании. У одних малышей это отмечается очень редко, у других – по нескольку раз в день. При этом у первых выходит только воздух, у вторых – небольшая часть молока, у третьих случается настоящая рвота. В чем же заключается причина срыгиваний и можно ли провести грань между нормой и патологией?
Их возникновение объясняется незрелостью пищеварительного тракта у тех малышей, которые родились недоношенными или с малой массой тела, а также неготовностью ребенка справляться с перевариванием пищи из-за того, что в его организме еще не нормализовался процесс выработки ферментов, участвующих в переваривании молока или его заменителей. Зачастую синдром срыгивания и рвоты проявляется у малышей с дисбактериозом кишечника, то есть с нарушением кишечной микрофлоры. Кроме того, это может отмечаться у детей с врожденной патологией нервной системы, называемой перинатальной энцефалопатией (ПЭП). К срыгиваниям приводят также перекармливание малыша и нарушение техники кормления.
Срыгивание обычно не рассматривается как патология в тех случаях, если:
– ребенок срыгивает пищу не более 1–2 раз в сутки;
– объем возвращенного содержимого желудка невелик;
– малыша никогда не рвет;
– он растет здоровым, жизнерадостным и хорошо прибавляет в весе;
– его не мучают регулярные боли в животике (периодически колики появляются у всех детей, но они не должны возникать слишком часто);
– стул ребенка нормальный (у него нет запоров или поносов).
Редкие срыгивания не должны вызывать у вас особого беспокойства. Они относятся к физиологическим особенностям младенцев первого года жизни и связаны со строением пищевода и желудка. Для того чтобы помочь ребенку избавиться от срыгиваний и сопутствующих им болей в животике, соблюдайте следующие правила:
1. Приподнимите головную часть детской кроватки на 20–30° (можно подложить что-нибудь под матрасик).
2. Перед кормлением на несколько минут кладите малыша на животик (это поможет ему избавиться от накопившегося в желудке воздуха).
3. Кормите своего ребенка в полувертикальном положении;
4. Периодически прерывайте кормление, чтобы малыш мог отрыгнуть проглоченный воздух.
5. После еды подержите ребенка в вертикальном положении, чтобы дать ему возможность отрыгнуть воздух (на это может потребоваться от 5 до 20 минут). Если это не помогло, положите малыша в кроватку, а через 3–5 минут снова подержите вертикально (в положении лежа происходит перемещение воздушного пузыря, после чего он легче выходит).
6. Хотя бы в течение 1 часа после завершения кормления не трясите и не подбрасывайте ребенка. Делать массаж, гимнастику или купать его можно только через 1,5 часа после еды.
Малышу требуется обязательная помощь врача, если:
– он срыгивает практически после каждого кормления, причем в большом количестве;
– иногда у него бывает рвота, при которой наружу выходит весь объем съеденной пищи;
– ребенка рвет фонтаном;
– он плохо прибавляет в весе или теряет его;
– у него часто болит животик;
– наблюдаются расстройства стула (стул бывает неустойчивым: жидким с примесью слизи или малыш страдает от запоров);
– ребенок проявляет беспокойство, становится вялым, несколько отстает в развитии от своих сверстников.
В этом случае может понадобиться консультация не только педиатра, но и других специалистов – невропатолога, гастроэнтеролога или хирурга. Дело в том, что перечисленные симптомы могут быть признаками некоторых серьезных заболеваний. Однако в большинстве случаев срыгивание и рвота бывают временными функциональными расстройствами, но в любом случае они требуют особого лечения, которое может назначить ребенку только врач.
В первую очередь обеспечьте малышу комфорт и покой на протяжении всего дня, а не только во время кормления. Возможно, также придется изменить его режим и технику в соответствии с рекомендациями педиатра или диетолога. Обычно врачи советуют кормить малыша с упорными срыгиваниями не реже чем через 2 часа и давать ему каждый раз небольшие порции пищи. Кроме того, необходимо следить за тем, чтобы он правильно захватывал соску и ел бесшумно.
Ребенку, находящемуся на искусственном или смешанном вскармливании, врач назначит специальные лечебные смеси, в состав которых входят пищевые волокна (обычно они имеют более густую консистенцию), посоветует исключить или ограничить в питании малыша кисломолочные смеси. В зависимости от того, какая будет выявлена причина срыгивания, врач может назначить малышу лекарственные препараты, например предназначенные специально для маленьких детей успокаивающие микстуры, ферменты или антациды.
Наряду с физиологическими и функциональными причинами срыгиваний и рвоты у младенцев существуют и органические. К ним, в частности, относятся врожденные пороки развития органов пищеварительной системы, которые устраняются только хирургическим путем. К счастью, такие патологии встречаются довольно редко. Тем не менее, если малыш продолжает упорно срыгивать, а назначенное лечение не дает никакого результата, проконсультироваться с хирургом все же необходимо, чтобы исключить органическую патологию. Даже если ребенок выглядит здоровым и прекрасно себя чувствует, но продолжает срыгивать, обязательно обсудите эту проблему с врачом. Осмотрев малыша, он установит причину, а если это потребуется, назначит курс лечения или подкорректирует режим и технику кормления. Физиологические срыгивания хотя и неопасны, но все же неприятны как для мамы, так и для малыша.
Детское питание и его приготовление
Даже если вы кормите ребенка грудью, вам могут понадобиться бутылочки и соски, например, чтобы давать малышу воду, чаи, жидкую манную кашу или сцеженное молоко, если вам понадобится срочно куда-то отойти или в период отлучения от груди. Кроме того, таким образом малышу дают лекарственные препараты. При естественном вскармливании достаточно приобрести 1–2 бутылочки, а при искусственном – 10–12 штук, потому что они часто лопаются при стерилизации и разбиваются.
При выборе той или иной модели обратите внимание в первую очередь на степень ее практичности. Оцените, будет ли она экономить ваше время. В любом случае бутылочка должна отвечать следующим требованиям:
1. Она должна свободно помещаться в приборе для стерилизации, посудомоечной машине, холодильнике и микроволновой печи.
2. Ее форма должна быть такой, чтобы ее было удобно держать в руке (лучше всего приобретать бутылочки с сужением в средней части).
3. Дно бутылочки должно быть устойчивым, чтобы она не опрокинулась, если вам понадобится на время куда-то ее поставить.
4. На ней должен быть герметичный колпачок и крышечка под соской.
5. Ее размер должен соответствовать возрасту малыша: ребенка первого месяца жизни кормите из маленьких бутылочек емкостью 110, 120 или 150 мл (позднее можно будет давать из нее воду или сок), до 4 месяцев рекомендуется применять бутылочки емкостью 240–250 мл, а после 4 месяцев – емкостью до 330 мл с соской большего размера.
6. Мерная шкала, которая наносится на все бутылочки для детского питания, должна быть предельно точной, иметь деления, не превышающие 10 мл, четко просматриваться и не стираться от многократного механического воздействия (мытья, трения и т. п.).
7. Ее горлышко должно быть достаточно широким, чтобы в него проходил специальный ершик.
Самым маленьким лучше всего приобретать стеклянные бутылочки, поскольку они хорошо выдерживают частую стерилизацию. Однако у стекла есть некоторые недостатки: этот материал достаточно тяжелый и легко бьющийся. Пластмассовые бутылочки гораздо легче, к тому же они не бьются, но от частой стерилизации и мытья с использованием ершика пластмасса тускнеет. Зато прослужит такая бутылочка достаточно долго: когда малыш подрастет, он сможет пить из нее самостоятельно (изделия из стекла давать в руки ребенку по понятным причинам крайне опасно).
Еще одним важным приспособлением для кормления малыша является, конечно, соска. К ее выбору также следует подходить с особым вниманием. Для каждого возраста предназначаются разные по размеру соски, учитывающие индивидуальные наклонности малышей. Скорость подачи молока через нее должна соответствовать ритму и частоте сосательных движений, совершаемых малышом. При этом следует учитывать также плотность самого молока или молочной смеси. Оно должно поступать в соску не слишком быстро, иначе пища может попасть в дыхательные пути ребенка. Для того чтобы молоко или смесь не поступали прямо в горлышко малыша, на некоторых сосках отверстия располагаются с боковой стороны. По своей форме она должна быть максимально приближена к форме соска женской груди. Это особенно важно в том случае, если вы продолжаете грудное кормление или только что начали отлучать малыша от груди.
Соски изготавливаются из двух материалов – каучука и силикона. Первый отличается прочностью и эластичностью, но под воздействием высоких температур при частой стерилизации он может стать мягким и липким. Силикон более жесткий по своей структуре, поэтому лучше выдерживает не только стерилизацию, но и проверку на прочность первыми зубками малыша. В отличие от каучука он более прозрачен, поэтому в этом случае вы сможете контролировать поступление пищи. Через соски из каучука предпочтительнее кормить тех детей, которые сосут медленно. Силиконовые же в большей степени подходит малышам, которые находятся на полноценном грудном вскармливании. Лучше всего приобрести сразу несколько моделей. Попробовав их все, ребенок сам решит, через какую соску ему удобнее сосать.
Когда вместе с молоком или смесью в желудок младенца попадает воздух, он начинает икать, срыгивать, у него могут начаться колики. Во избежание этих неприятностей бутылочку при кормлении нужно сильно наклонять, чтобы соска постоянно была заполнена молоком или смесью. Для удобства можно приобрести модели, изогнутые под углом в 30°. Они позволят держать малыша в правильном положении и при этом не слишком сильно наклонять бутылочку. Той же цели способствуют антивакуумные клапаны, имеющиеся в некоторых моделях. Они выполняются в виде подвижной перегородки, которая устанавливается у самого основания соски и обеспечивает постоянный приток молока.
Какими бы совершенными ни были современные изделия, многие малыши все же предпочитают им самые простые варианты. Если вы кормите ребенка через обычные резиновые соски, перед использованием обязательно подвергните их специальной обработке. С обеих сторон натрите их поваренной солью, заверните в сложенную в несколько слоев марлю и прокипятите в течение 3–5 минут. Такая обработка поможет избавиться от неприятного для малыша запаха резины.
Соски, так же как и бутылочки, приобретайте в специализированных магазинах или аптеках, отдавая предпочтение хорошо зарекомендовавшим себя фирмам-производителям, которые гарантируют качество и безопасность своих изделий. И еще раз напомним о том, что, если вы кормите ребенка грудью, отверстия в сосках нужно делать минимальными, иначе ребенку будет легко сосать из бутылочки, и он начнет отказываться от груди, поскольку при этом он должен прикладывать определенные усилия. Если отверстие оптимального размера, молоко или смесь должны не вытекать струйкой, а только медленно капать. Для ребенка, находящегося на искусственном вскармливании, сосок потребуется больше, чем для малыша, питающегося грудным молоком.
Помимо сосок и бутылочек, специально для ребенка независимо от вида кормления рекомендуется приобрести также и другую посуду. Во-первых, вам понадобится эмалированная кастрюля емкостью 2–3 л, в которой вы будете подогревать бутылочки с едой. Если нагреваемая бутылочка треснет и из нее вытечет смесь, перед приготовлением и подогреванием новой порции тщательно помойте кастрюлю и очистите ее от остатков пищи.
Приобретите 2–3 небольшие эмалированные кастрюли, в которых будете хранить ложки, используемые для приготовления детского питания, которых потребуется 3–4 штуки. Одна из них должна быть с длинной ручкой. Такой ложкой очень удобно перемешивать приготавливаемую пищу. Отдельно отмеряйте солевой и сахарный растворы. Ложкой, которой вы собираетесь кормить малыша, налейте немного питания в другую, чтобы его попробовать. Обе ложки после кормления помойте, прокипятите и только после этого снова используйте для приготовления пищи.
Понадобятся также щетки округлой формы (2–3 штуки побольше – для бутылочек и 1 поменьше – для сосок), 2–3 стеклянные лейки, через которые удобно наливать смесь в бутылочки, пластмассовая терка для свежих фруктов и овощей, посуда с делениями, с помощью которой вы будете отмерять необходимое количество крупы, сахара и других продуктов. Для просеивания круп подготовьте частый эмалированный дуршлаг, а для мытья ягод, фруктов и овощей – редкий. Прокипяченные соски храните в стеклянной емкости с крышкой. Каждый день мойте ее теплой водой с мылом и щеткой. Перед тем как поместить в нее соски, обязательно ее просушивайте.
Всю посуду, предназначенную для приготовления детской пищи, храните в отдельном шкафчике или на отдельной полке. Ни в коем случае не используйте ее для других целей. Берите ее только чистыми руками. Если вы отправляетесь на прогулку, смесь можно налить в специально предназначенный для этого термос. Если вы отправляетесь вместе с ребенком в длительное путешествие, поместите бутылочки с питанием в корзину-холодильник. Во время стоянок можно будет подогреть их и покормить малыша.
Для приготовления блюд, предназначенных ребенку до 1 года, используются малые количества ингредиентов. Чтобы вам было легче их отмерять, ниже приведена сравнительная таблица мер объема и веса некоторых пищевых продуктов (табл. 10).
Таблица 10
Сравнительная таблица мер объема и веса некоторых пищевых продуктов

Рецепты приготовления блюд для детей до 1 года
Сок из яблокИнгредиенты
Зеленое яблоко – 1 шт., сахарный сироп – по вкусу.
Способ приготовления
Зрелое яблоко без пятен на кожуре хорошо помойте и дважды обдайте кипятком. Разрежьте его на 4 части и натрите на мелкой пластмассовой терке. Полученную кашицу сложите в прокипяченную и сложенную вдвое марлю и с помощью предварительно ошпаренной ложки выдавите из нее сок (она должна быть деревянной, пластмассовой или из нержавеющей стали). Приготовленный сок попробуйте: если он очень кислый, добавьте в него немного сахарного сиропа.
Ягодный сокИнгредиенты
Черная, красная и белая смородина, малина, брусника, клюква, клубника и земляника в различных сочетаниях, сахарный сироп – по вкусу.
Способ приготовления
Свежие, зрелые ягоды без механических повреждений сложите в дуршлаг и тщательно промойте, осторожно потряхивая. Затем дважды обдайте их кипятком, переложите в прокипяченную марлю, сложив ее в два слоя, подавите предварительно ошпаренной ложкой. Если потребуется, приготовленный сок подсластите, добавив немного сахарного сиропа.
Морковный сокИнгредиенты
Свежая морковь – 1–2 шт.
Способ приготовления
Свежую морковь помойте, очистите щеткой и еще раз ополосните. Затем дважды обдайте кипятком, натрите на пластмассовой терке, выложите полученную массу в прокипяченную марлю, сложенную вдвое, и ложкой выдавите сок.
Свекольный сокИнгредиенты
Свежая свекла, сахарный сироп – по вкусу.
Способ приготовления
Приготовьте сок так же, как описано в предыдущем рецепте. Для улучшения вкуса добавьте сок, выдавленный из 1–2 ломтиков лимона. Если понадобится, подсластите, добавив немного сахарного сиропа.
Сок из листьев капусты и шпинатаИнгредиенты
Листья капусты и шпината, сахарный сироп – по вкусу.
Способ приготовления
Отберите листья капусты и шпината без пятен, промойте, удалите утолщения, откиньте на дуршлаг, дважды обдайте кипятком и дайте воде стечь. Подготовленные листья нарежьте, поместите в прокипяченную и сложенную в два слоя марлю, отбейте и выдавите из них сок с помощью ложки. Если потребуется, добавьте небольшое количество сахарного сиропа.
Яблочное пюреИнгредиенты
Зрелое зеленое яблоко – 1 шт.
Способ приготовления
Яблоко помойте, очистите, удалите сердцевину, натрите на пластмассовой терке или измельчите с помощью блендера и сразу же дайте малышу. Можно также поскоблить его ложкой. При этом очистите только половину яблока, иначе его мякоть быстро потемнеет.
Яблочно-грушевое пюреИнгредиенты
Яблоко – 1 шт., груша – 1 шт.
Способ приготовления
Грушу и яблоко тщательно помойте, очистите и удалите сердцевину. Фрукты измельчите с помощью блендера или натрите на пластмассовой терке и смешайте.
Тыквенно-яблочное пюреИнгредиенты
Яблоко, тыква.
Способ приготовления
Тыкву и яблоко хорошо помойте, очистите и удалите косточки. Тыкву нарежьте кусочками, залейте небольшим количеством воды, накройте крышкой и варите до размягчения. После этого протрите ее сквозь мелкое сито. Яблоко натрите на пластмассовой терке или измельчите с помощью блендера, а затем смешайте с тыквенным пюре.
Сахарный сиропИнгредиенты
Сахар – 200 г, кипящая вода – 100 мл.
Способ приготовления
В небольшую эмалированную кастрюлю всыпьте сахар, залейте его кипящей водой, поставьте на слабый огонь и варите в течение 15–20 минут, постоянно помешивая. Готовый сироп процедите через предварительно прокипяченную и сложенную в 3–4 слоя марлю, после чего перелейте его в простерилизованную бутылочку. Если его получилось меньше 200 мл, долейте кипяченой воды до этого количества и закройте стерильной крышкой. Затем остудите сироп до комнатной температуры и поставьте бутылочку на нижнюю полку холодильника. Храните не более 2–3 дней, потом нужно приготовить новую порцию. Добавляйте сахарный сироп в соки, фруктовые пюре и каши.
25 %-ный раствор поваренной солиИнгредиенты
Поваренная соль высшего сорта – 25 г, горячая кипяченая вода – 100 мл.
Способ приготовления
Соль высыпьте в небольшую эмалированную кружку, залейте горячей кипяченой водой, перемешайте и варите на слабом огне в течение 10 минут. Поскольку часть воды при этом испарится, добавьте недостающее до 100 мл количество горячей кипяченой воды и еще раз доведите до кипения. Готовый раствор перелейте в стерильную бутылочку, закройте крышкой, остудите до комнатной температуры, наклейте небольшой кусочек медицинского пластыря и напишите на нем: «25 %-ный раствор соли». Укажите также дату приготовления, потому что хранить его в холодильнике допустимо не более 1 недели. Солевой раствор добавляйте в питание из расчета 3–5 мл на 200 мл пищи.
Кефир домашнийИнгредиенты
Молоко – 1 л, кефир – 3 столовые ложки.
Способ приготовления
Прокипятите молоко, охладите его до температуры 24 °C, перелейте в бутылочку, добавьте кефир, хорошо перемешайте, закройте пробкой и поставьте в темное место с температурой 18–20 °C. Летом молоко превращается в кефир за 10–14 часов, зимой – за 14–24 часа. Готовый кефир поставьте в холодильник, предварительно попробовав его и убедившись, что это действительно кефир, а не прокисшее молоко. Храните его в холодильнике при температуре от 3 до 10 °C не более 2 суток.
Творог домашнийИнгредиенты
Густой, хорошо прокисший кефир.
Способ приготовления
Творог можно приготовить из домашнего кефира. Для этого влейте его в эмалированную кружку, поставьте ее на огонь и нагревайте, постоянно помешивая, пока он не достигнет температуры 70 °C. До кипения не доводите, иначе он свернется. Продолжайте нагревать его в течение 30 минут, а когда образуются белые хлопья, снимите с огня и вылейте кефир в цедилку, предварительно выложив ее свернутой в два слоя прокипяченной марлей. После того как стечет лишняя жидкость, в цедилке останется белая тягучая масса. Это и есть полезный для малыша творог. Он должен иметь однородную консистенцию. Если в твороге появились сгустки, значит, вы передержали кефир на огне.
Овощное пюреИнгредиенты
Картофель – 60–80 г, морковь – 40–50 г, свекла – 20 г, белокочанная или цветная капуста – 30–40 г, зеленый горошек консервированный – 5-10 г, молоко – 50–60 мл (после 7 месяцев – столько же мясного бульона), сливочное масло – 2–3 г (сливки – 3–5 г, или растительное масло – до 5 мл, или желток – 0,25-0,5 шт., или творог – 5-10 г), 25 %-ный раствор поваренной соли – 3–5 мл.
Способ приготовления
Все овощи тщательно помойте. Картофель и морковь очистите щеткой и еще раз ополосните. Морковь, свеклу, горошек и капусту поместите в эмалированную кастрюлю, залейте 250 мл кипящей воды, накройте крышкой и тушите около 30 минут. Затем добавьте к ним мелко нарезанный картофель и поварите еще в течение 5-10 минут, после чего выложите их на сито, предварительно выстеленное сложенной в 2 слоя марлей, и сцедите. Овощи протрите и выдавите деревянной ложкой или ложкой из нержавеющей стали. Добавьте молоко, 25 %-ный раствор поваренной соли, все хорошо перемешайте, поставьте на огонь и доведите до кипения. Слегка остудив, добавьте в пюре сливочное масло (сливки, растительное масло, творог или желток). Варите овощное пюре, как и все другие предназначенные для малыша блюда, только на одно кормление.
Манная каша на овощном отвареИнгредиенты
Овощной отвар – 150 мл, манная крупа – 10 г, молоко – 100 мл, сливочное масло – 2–3 г (сливки – 3–5 г, или растительное масло – до 5 мл, или желток – 0,25-0,5 шт., или творог – 5-10 г), 25 %-ный раствор поваренной соли – 3–5 мл.
Способ приготовления
Овощной отвар приготовьте так же, как для овощного пюре, но овощи не протирайте. Сцеженный отвар доведите до кипения, постоянно помешивая, всыпьте в него манную крупу и варите в течение 20–30 минут. После этого влейте молоко, 25 %-ный раствор поваренной соли, все хорошо перемешайте и снова доведите до кипения. Немного остудив кашу, добавьте масло (растительное масло, желток, творог или сливки).
Жидкая молочная манная кашаИнгредиенты
Горячая вода – 50 мл, манная крупа – 2 чайные ложки, 25 %-ный раствор поваренной соли – 1 неполная чайная ложка, молоко – 250 мл, сливочное масло – 0,25-0,5 чайной ложки (творог – 5-10 г, или протертый яичный желток – 0,25-0,5 шт., или сливки – 1 чайная ложка).
Способ приготовления
В горячую воду, постоянно помешивая, всыпьте манную крупу, добавьте 25 %-ный раствор поваренной соли. Варите на слабом огне в течение 15–20 минут. После этого влейте в кашу молоко, тщательно перемешайте и нагревайте до тех пор, пока она не поднимется. Немного остудите ее и добавьте масло (творог, протертый яичный желток или сливки).
Густая молочная манная кашаИнгредиенты
Вода – 250–500 мл, молоко – 150 мл, манная крупа – 2 неполные столовые ложки, 25 %-ный раствор поваренной соли – 3–5 мл, сливочное масло – 0,25-0,5 чайной ложки (творог – 5-10 г, или протертый яичный желток – 0,25-0,5 шт., или сливки – 1 чайная ложка).
Способ приготовления
В воду влейте 75 мл молока, доведите до кипения и, постоянно помешивая, всыпьте манную крупу, просеянную сквозь густое сито. Варите кашу 20 минут на слабом огне.
После этого влейте еще 75 мл молока и 25 %-ный раствор поваренной соли. Все хорошо перемешайте, поставьте на огонь и нагревайте до тех пор, пока каша не поднимется. Немного остудив ее, добавьте в нее сливочное масло (сливки, творог или желток).
Манная каша с фруктовым пюреИнгредиенты
Перебранные сушеные фрукты (яблоки, сливы, курага, изюм) – 30–50 г, вода – 250 мл, сахарный сироп – 10 мл, манная каша, приготовленная на овощном отваре или молоке.
Способ приготовления
Фрукты тщательно помойте, залейте водой, варите до размягчения, затем протрите сквозь густое сито или частый дуршлаг, положите в отвар, добавьте сахарный сироп и снова отвар доведите до кипения.
Полученное пюре давайте ребенку вместе с манной кашей, приготовленной на овощном отваре или молоке, либо отдельно.
Густая молочная гречневая, рисовая или овсяная кашаИнгредиенты
Гречневая, рисовая или овсяная крупа – 150 г, вода – 250 г, молоко – 75 мл, 25 %-ный раствор поваренной соли – 3–5 мл, сливочное масло (сливки, желток или творог) – по вкусу.
Способ приготовления
Крупу переберите, промойте и с вечера замочите. Варите, постоянно помешивая, в течение 1 часа. После этого протрите сквозь сито, выстеленное сложенной в 2 слоя марлей, добавьте молоко и 25 %-ный раствор поваренной соли, взбейте, поставьте на огонь и доведите до кипения. Немного остудив кашу, добавьте сливочное масло (сливки, желток или творог). Если в течение дня малыш получает 2–3 различных вида каши, в одну из них добавляйте масло, в другую – творог, в третью – желток. Если ребенок отказывается есть несладкую кашу, добавьте в нее немного сахарного сиропа. Детям с избыточным весом сладкую кашу давать нельзя.
Мясной бульонИнгредиенты
Говядина или мясо курицы (либо и то и другое в равной пропорции) – 80-100 г, холодная вода – 500 мл, морковь – 1–2 шт., листья петрушки – 2–5 шт., 25 %-ный раствор поваренной соли – 3–5 мл.
Способ приготовления
Морковь помойте, хорошо очистите щеткой, еще раз ополосните и мелко нарежьте. Листья петрушки промойте и нашинкуйте.
Мясо промойте, мелко нарежьте, залейте водой, доведите до кипения и варите в течение 2,5–3 часов на слабом огне. За 40–50 минут до готовности добавьте нарезанную морковь, измельченную зелень и раствор соли. Готовый бульон процедите сквозь сито, выстеленное сложенной в 2 слоя марлей, снова доведите до кипения и варите еще 2–3 минуты. Мясо, на котором варился бульон, используйте для приготовления котлет.
Протертые мясо или печеньИнгредиенты
Говядина (мясо курицы, говяжья или телячья печень) – 60 г бульон – 80-100 мл, 25 %-ный раствор поваренной соли – 0,3 чайной ложки, несоленое сливочное масло – 0,3 чайной ложки.
Способ приготовления
Мясо промойте, удалите жир, нарежьте небольшими кусочками, залейте 50–70 г бульона и тушите на слабом огне. Когда оно станет мягким, дважды пропустите его через мясорубку, после чего протрите сквозь густое сито или частый дуршлаг. Мясное пюре залейте оставшимся бульоном, добавьте солевой раствор и сливочное масло, все хорошо перемешайте и прокипятите на слабом огне. Давайте ребенку с овощным пюре или гречневой, рисовой, овсяной кашами. Протертую печень приготовьте аналогичным образом. Только тушить ее нужно с добавлением 80 мл воды не более 10–15 минут, иначе она станет жесткой. В протертую печень добавьте 2–3 столовые ложки бульона или столько же молока, снова прогревайте в течение 10–15 минут на слабом огне, остудите и давайте ребенку. Если он неохотно ест такое пюре, смешайте его с протертым мясом.
Тушеные котлетыИнгредиенты
Нежирная телятина (говядина или мясо курицы) – 60–70 г хлеб пшеничный – 5-10 г, 25 %-ный раствор поваренной соли – 0,5 чайной ложки, холодная кипяченая вода – 2 чайные ложки, мясной бульон – 100 мл.
Способ приготовления
С мяса снимите жир и пленки, промойте, пропустите через мясорубку вместе с пшеничным хлебом, замоченной в холодной воде, добавьте солевой раствор и снова пропустите через мясорубку. В готовый фарш влейте холодную кипяченую воду, еще раз перемешайте и сформуйте из него 2 котлеты. Положите их в кастрюлю или миску, до половины залейте бульоном, накройте крышкой и поставьте в духовку на 30 минут. После этого выньте котлеты и проткните вилкой. Если из них начнет вытекать прозрачный сок, значит, они готовы.
Огромный скачок в развитии делают дети за первый год жизни: они учатся сидеть, ползать, улыбаться, удерживать в ручках игрушки, ходить и говорить. Чтобы все это успеть, малыши должны правильно и вкусно питаться. Сегодня поговорим на тему: «Питание детей 1-го года жизни».
Больше всего на свете детям нравится мамино грудное молоко, оно не просто вкусное, но и очень полезное: обеспечиваем микроэлементами, витаминами, укрепляет иммунитет, защищает от болезней и устанавливает прочную связь между мамой и ребенком. Питание ребенка месячного ребенка должно состоять из грудного молока или при его отсутствии – специальной смеси, напоминающие по составу молоко мамы.
Рацион питания ребенка с 6-го месяца можно расширить фруктовыми соками и пюре. Первый сок, с которым можно познакомить малыша – сок из зеленых яблок. Он не вызывает аллергии, не способствует выделению газов или болей в желудке. После яблочного сока можно давать малышу соки из груш, слив, абрикос, а затем ввести в прикорм пюре из этих фруктов.
После 6-го месяца в прикорм ребенка добавляют зерновые каши. Лучше подходят для малышей каши, которые не содержат глютен: это гречневая каша, рисовая, кукурузная. Если малыш склонен к аллергии, то каши рекомендуют варить на козьем молоке или воде. Также питание ребенка 6-ти месяцев можно уразнообразить, добавив сливочное масло. Оно легко усваивается организмом и содержит большое количество витамина А, помогающего нормализовать обмен веществ и укрепить кости.
В питание ребенка 7 месяцев добавляют творог. Приготовить его лучше самостоятельно, а не использовать магазинные. Домашний творог полезный и безопасный. Через день давайте малышу яичный желток, предварительно проварив яйцо в течение 7 минут.
8-месячному малышу рекомендуют давать мясо. Сначала вводите в прикорм мясо курицы, индейки или кролика и чуть позже можно давать говядину, телятину, свинину. Также можно вводить кисломолочные продукты: кефир, йогурт, помогающие укрепить зубы, кости, нормализовать микрофлору кишечника.
В 9 месяцев ребенку дают рыбу. Для детского стола идеально подходят все нежирные сорта рыбы: судак, мерлуза, хек, треска. Детки, которые склонны к аллергии, введение рыбных блюд стоит отложить до 2-х лет.
В первый год жизни ребенок знакомиться с новыми вкусами, новыми блюдами, которые ему очень нравятся, но мамино молоко наиболее полезно, поэтому постарайтесь сохранить грудное вскармливание, как можно дольше.
Принципы полноценного питания.
Рациональное питание является обязательным условием для нормального физического и психомоторного развития ребёнка, высокой устойчивости его к инфекциям и другим отрицательным факторам.
Выделяют следующие принципы полноценного питания детей (И.М. Воронцов):
●Принцип физиологической адекватности питания – максимальная степень соответствия пищевого продукта тем возможностям сосания, глотания, кусания, жевания, пищеварения, всасывания и метаболизации, которыми располагает ребёнок данного возраста. К понятию «адекватность» должны быть отнесены иммунологические свойства продукта, его осмотические и вкусовые характеристики. Для ребёнка первых месяцев жизни самым оптимальным является вскармливание грудным молоком его матери.
● Принцип достаточности энергетического обеспечения.
● Принцип «мультикомпонентной сбалансированности питания ». Адекватный подбор нутриентов мультикомпонетного обеспечения, как правило, осуществляют с учетом «золотого стандарта» - женского молока. Дефицит того или иного нутриента, в том числе «условно-эссенциальных» веществ, может отразится на всем последующем развитии ребёнка.
●Принцип «нутриентного предобеспечения ». Обеспечение тем или иными нутриентами должно обязательно предшествовать и опережающее сопровождать все процессы роста и развития.
Состояние, при котором у ребёнка имеют место гармоничное физическое и нервно-психическое развитие, нормальное распределение подкожно-жирового слоя и правильное функционирование всех органов и систем, называют э й т р о ф и е й (по Г.Н. Сперанскому и А.Ф. Туру).
Естественное (грудное) вскармливание.
Грудное вскармливание сформировалось в ходе биологической эволюции человека, поэтому относится к единственному физиологически адекватному питанию для ребёнка первых лет жизни.
Структура спектра воздействий грудного вскармливания на организм ребёнка (по И.М. Воронцову).
● Собственно пищевое обеспечение . При этом важно, что при естественном вскармливании отмечается оптимальное качество и количество как основных нутриентов, так и микронутриентов, имеющих значение для полноценного роста и развития. При «пограничных» уровнях обеспечения женское молоко обладает комплексом составных частей, которые способствуют повышению их усвояемости. Качественный состав молока динамично приспосабливается к изменяющимся в процессе роста потребностям ребёнка. Адекватность обеспечения может нарушаться при достаточно грубых изменениях в пищевом рационе кормящей матери или снижении объема лактации.
● Управление ростом, развитием и тканевой дифференцировкой через широкий комплекс гормонов и биологически активных веществ.
● Обеспечение защиты от повреждающего действия избыточного питания, связанной с очень активным сосанием и высокой концентрацией нутриентов в молоке матери, дети реагируют только повышенным накоплением жировой ткани. Это не сопровождается дистрофическими изменениями в тканях и гетерохронизацией развития, как это наблюдается при искусственном вскармливании с избыточным введением нутриентов.
● Ограничение поступления и снижение провоспалительных эффектов неинфекционных антигенов и аллергенов. Защита от атопических реакций и заболеваний.
● Формирование иммунологической толерантности к антигенам продуктов пищевого рациона, используемых матерью.
● Формирование путей оптимальной метаболизации нутриентов, обеспечивающих адаптацию к рационам последующих за молочным периодом питания.
● Формирование адекватной регуляции пищевого поведения.
● Развитие психоэмоциональной связи с кормящей матерью в процессе длительного и самого тесного физического и эмоционального контакта при кормлении. В последующем происходит постепенная трансформация этого узкоспециального типа связи в постоянную устойчивую и независимую от кормления реакцию на мать как на источник и символ защищенности.
● Работа мышечного аппарата сосания при кормлении определяет возникновение усилий и напряжений, наиболее адекватно регулирующих анатомическое формирование зубочелюстной системы, мозгового черепа, а также аппарата звуковоспроизведения.
За последние годы существенно изменились подходы к вскармливанию детей раннего возраста. Особенно это относится к детям первого года жизни, характеризующимся интенсивным ростом и развитием и являющимся наиболее критическим периодом жизни. А так как относительно ограничены возможности ферментативных систем желудочно-кишечного тракта, то и велики требования не только к количеству, но и химическому составу поступающих пластических пищевых веществ. Он должен соответствовать физиологическим особенностям желудочно-кишечного тракта и уровню обменных процессов.
Все это послужило основанием для пересмотра сложившегося ранее отношения к вскармливанию ребенка женским молоком, сроков коррекции питания и введения прикорма. Появление в настоящее время адаптированных смесей для детского питания высокого качества позволило наиболее рационально подойти и к искусственному вскармливанию. Пересмотрен также питьевой режим и режим вскармливания.
Три основных вида вскармливания используется на первом году жизни ребенка: естественное, искусственное, смешанное.
Естественное вскармливание - вид вскармливания, когда ребенок первые 4-4,5 месяца получает женское молоко в полном суточном объеме или его доля составляет не менее 80%.
Искусственное вскармливание представляет собой вид вскармливания, при котором ребенок получает только молочные смеси или доля женского молока в суточном объеме питания составляет менее 20%.
Смешанное вскармливание предусматривает сочетание женского молока в объеме менее 80%, но более 20% от суточной нормы питания ребенка с докормом молочными смесями.
Педиатры всего мира все более убеждаются в необходимости естественного вскармливания для правильного роста и развития ребенка первого года жизни. Это связано с биологическими характеристиками женского молока. Оно обладает оптимальным и сбалансированным составом, высокой усвояемостью, широким спектром биологически активных веществ - ферментов, гормонов, антител и др. Наличие бифидогенных факторов обеспечивает формирование нормального биоценоза кишечника. При естественном вскармливании снижается риск развития аллергических состояний.
Кроме того, психоэмоциональный контакт между матерью и ребенком во время кормления оказывает благоприятное воздействие на формирование в дальнейшем у ребенка поведенческих реакций и влияет на его интеллектуальное развитие. В связи с этим женское молоко можно рассматривать как «золотой стандарт», единственно незаменимый продукт, созданный самой природой для вскармливания детей первого года жизни.
В международном документе ООН «План действий по осуществлению декларации об обеспечении выживания, защиты и развития детей в 90-е годы», подписанном и представителями России поставлена цель по обеспечения кормления всеми женщинами своих детей грудным молоком в течение первых 4-6 месяцев жизни. Во втором полугодии жизни к грудному вскармливанию добавляется еще и введение прикорма. Требование это обосновано научными исследованиями, проведенными в различных странах мира. Бороться за сохранение грудного вскармливания должен весь персонал женских консультаций, роддомов и детских поликлиник.
Естественное вскармливание
Важной задачей в работе участкового педиатра должно стать сохранение естественного вскармливания у максимального количества детей первого года жизни. Это может быть достигнуто с помощью убеждения матери в преимуществах грудного вскармливания ребенка и обеспечения его гармоничного развития. Грудное вскармливание бывает успешным лишь тогда, когда мать уверена, что именно она может дать своему ребенку все необходимое и для этого она предпринимает все, чтобы сохранить лактацию. Кормящим матерям необходимо объяснить, как подготовиться к лактации поддерживать ее. При этом акцент должен быть сделан, в первую очередь, на необходимость сбалансированного питания.
В случае невозможности кормления ребенка грудью (госпитализация, выход на работу, причины, связанные со строением груди, и пороки развития ребенка) кормления следует продолжить сцеженным молоком. Для этого необходимо научить мать правильно сцеживать и хранить свое молоко. Сцеживание производят в соответствии с графиком кормлений в пластмассовые или стеклянные бутылочки, предварительно простелиризованные или в стерильные пакеты для сбора грудного молока. Грудное молоко хранится в холодильнике в течение 12 часов. По истечении этого времени молоко необходимо пастеризовать, при этом срок хранения молока увеличивается до 24 часов. Для хранения грудного молока можно использовать также морозильную камеру, при этом срок хранения может достигать 6 месяцев, а при температуре -20С - до 1 года. Перед кормлением бутылочку с молоком подогревают на водяной бане или под струей теплой воды до температуры 36,5-37С. После чего ее интенсивно встряхивают и перемешивают до получения однородности.
В последнее время появилось много сторонников свободного вскармливания детей. Свободное вскармливание, в том числе, рекомендовано ВОЗ. Однако наблюдения показывают, что этот метод имеет ряд недостатков: невозможность контролировать объем кормления, сцеживать молоко после кормления, что может привести к снижению лактации, беспокойство ребенка, неконтролируемая прибавка массы тела ребенка, особенно в первые месяцы. Этот метод оправдан лишь первые 10-14 дней жизни ребенка. В последующем младенец сам устанавливает индивидуальный режим кормлений, который, в зависимости от степени адаптации ребенка, может составлять от 6 до 8 раз в сутки. Однако практически все дети предпочитают при этом не соблюдать длительный ночной перерыв.
Для расчета объема пищи используется несколько методов:
1. Расчет питания первые 10 дней жизни ребенка производится по формуле Филькенштейна: объем кормления составляет 10хn, где n - число дней.
2. Объемный. Используется для расчета питания детей старше 10 дней. При этом учитывается фактическая масса тела. Ребенок от 10 дней до 2-х месяцев должен получать 1/5 часть от своего веса, от 2 до 4-х месяцев - 1/6, 4-5 месяцев - 1/7 часть массы тела, но не более 1 литра. Объем питания, равный 1 литру - суточный объем для ребенка старше 5 месяцев.
3. По формуле Шкарина. Ребенок в возрасте 2 месяцев (8 недель) должен получать в сутки 800 мл молока. На каждую неделю, недостающую до 8 недель вычитают 50 мл, а на каждый месяц после 2-х прибавляют 50 мл.
Грудное молоко является наиболее оптимальным для питания детей первых 4-5 месяцев жизни, но оно не может обеспечить растущий организм необходимыми витаминами и микроэлементами. Поэтому по мере взросления ребенка необходимо проводить коррекцию питания, вводя в рацион питания ребенка соки, овощные, фруктовые пюре. Это является основой правильного его развития, профилактики рахита, железодефицитных состояний, дисфункции пищеварительного тракта.
При естественном вскармливании с 3,5-4 месяцев следует вводить соки. Более раннее введение соков с 1,5-2 месяцев, как это было принято раньше, нецелесообразно, так как может приводить к нарушению процессов переваривания, аллергизации организма. Соки назначают между кормлениями, начиная с 2-5 капель, постепенно увеличивая дневную дозу. Суточное количество соков можно определить по формуле 10хn, где n - количество месяцев. Соки не входят в общий объем питания и не учитываются.
Лучшим первым соком является сок из зеленых яблок. Через 2 недели - 1 месяц после его введения можно давать морковный, капустный, черносмородиновый, гранатовый, вишневый и др. соки. При склонности к запорам можно использовать сливовый, морковный, свекольный соки, а при неустойчивом стуле - лимонный, вишневый, гранатовый, черносмородиновый, черничный. Малиновый, клубничный, апельсиновый, мандариновый, томатный соки дают детям не раньше 6 месяцев, но с большой осторожность в силу их выраженных аллергизирующих свойств. После 4-х месяцев можно давать мякотные соки - грушевый, сливовый, абрикосовый, персиковый соки.
При появлении метеоризма у ребенка, находящегося на грудном вскармливании, из рациона питания матери следует исключить продукты, способствующие газообразованию - капуста, бобовые, орехи, молоко, черный хлеб др. Ребенку можно давать чаи с ромашкой и фенхелем, которые сейчас можно в большом разнообразии найти на нашем рынке.
Через 2 недели после введения в рацион питания ребенка соков в возрасте 4-4,5 месяцев вводятся пюре из яблок, абрикосов и др. фруктов.
Со временем грудное молоко перестает удовлетворять потребности растущего организма и, кроме того, необходима тренировка развивающейся пищеварительной системы, жевательного аппарата и стимуляция моторной активности кишечника. В этой целью в возрасте 4-5- месяцев вводится прикорм.
Более раннее введение прикорма показано при рахите, железодефицитной анемии, упорных срыгиваниях, запорах, отставании в физическом развитии, недоношенным детям.
Прикорм - это блюда, постепенно вытесняющие женское молоко (смеси), приучающие ребенка к взрослой пище. Он вводится с помощью ложечки, начиная с небольших объемов (1/2 чайной ложки), дополняя недостающий объем молоком или смесью. Постепенно в течение нескольких дней доводят объем до полного кормления.
Первый прикорм - овощное пюре. Введение овощного прикорма следует начинать с одного вида овощей (картофель, вымоченный в течение 10-12 часов, капуста, кабачок и др.). Это позволит в случае появления пищевой аллергии наиболее рано выявить аллерген и исключить его из рациона питания. На каждый новый вкус отводится не менее 2-х недель. Постепенно ассортимент овощей увеличивается, возможно приготовление овощных смесей, содержащих различные виды овощей. Позднее всего вводятся томаты, зеленый горошек, тыква.
Второй прикорм вводится только после замены одного кормления овощным прикормом. В качестве 2-го прикорма используются безглютеновые злаки (рисовая, гречневая, кукурузная мука), которые предотвращают развитие глютеновой энтеропатии. Первые 1-2 недели прикорм вводится в виде 5% каши, спустя 1-2 недели - 10% каша. Если ребенок плохо набирает массу тела или имеется тенденция к неустойчивому стулу, целесообразно в рацион питания вначале ввести кашу, а затем овощное пюре.
С 6-7 месяцев можно вводить в рацион желток куриного яйца, сваренного вкрутую, с ¼ части и растертого с грудным молоком, 2-3 раза в неделю. С 7-8 месяцев рекомендуется вводить творог с дозы 5-10 г перед основным кормлением. К году доза творога составляет 50 г. Более раннее введение творога, как это было принято раньше, нецелесообразно, так как необходимое количество белка ребенок получает с грудным молоком.
Мясо в виде мясного пюре вводится с 7 месяцев. В дальнейшем оно заменяется фрикадельками (8-9 месяцев) и паровыми котлетками (10-12 месяцев).
С 7,5-8 месяцев начинает вводиться 3-й прикорм в виде кисломолочных продуктов. Могут назначаться также молочные продукты на основе коровьего молока с низким содержанием белка и оптимальным набором жирных кислот, минеральных веществ и витаминов.
Использовать неадаптированные молочные смеси в более раннем возрасте нецелесообразно, так как это может привести к аллергизации организма, нарушению кислотно-основного состояния, задержке физического развития ребенка.
С 8-9 месяцев вместо мясного блюда дается рыбное 1-2 раза в неделю. Можно давать хлеб, белые сухарики, печенье, они предварительно размачиваются в одном из видов прикорма. С 10-12 месяцев вводится тертый сыр.
Растительное масло вводится уже в первый прикорм, начиная с 1/2-1/3 чайной ложки до 1 чайной ложки к 12 месяцам. Сливочное масло вводится лишь, начиная с 6 месяцев.
Приблизительно к году ребенка начинают отлучать от груди. Если по достижению годовалого возраста ребенка у женщины сохраняется лактация и имеется обоюдное желание продолжить питание грудным молоком при условии, что оно сочетается с адекватным по возрасту прикормом, то этому не стоит противиться. В этом случае ребенок сам откажется от груди. Однако, кормление грудью свыше 3-х лет не может считаться оправданным, так как мешает нормальному развитию личности ребенка.
Гармоничное развитие ребенка, хорошее эмоциональное состояние, своевременное прорезывание зубов, своевременное формирование двигательной активности, хороший иммунитет, правильное формирование скелета служат признаками, указывающими на адекватное по возрасту и полноценное питание.
Смешанное и искусственное вскармливание
На смешанное и искусственное вскармливание следует переходить только в случаях, когда не удалось сохранить в достаточном объеме лактацию или по медицинским показаниям, как со стороны матери, так и со стороны ребенка.
В настоящее время создано много адаптированных молочных смесей, как пресных, так и кисломолочных, сухих и жидких. Наибольшее распространение получили смеси от 0 до 12 месяцев жизни. Однако по современным данным при выборе той или иной смеси следует придерживаться возраста. Наиболее оптимальными для питания первого полугодия жизни являются смеси, в названии которых присутствует цифра «1». Эти смеси максимально приближены к женскому молоку, что, безусловно, способствует оптимальному росту и развитию ребенка.
По достижении ребенком возраста 5-6 месяцев следует переходить на смеси, в названии которых стоит цифра «2» или имеется запись о том, что данная смесь рекомендуется для кормления детей, начиная с 5-6 месяцев. Содержание белка и энергетическая ценность таких смесей выше, что соответствует возросшим потребностям организма.
При выборе смеси следует учитывать:
1. возраст ребенка. В первые 2 - 3 недели следует использовать для питания ребенка пресные смеси. В последующем в рационе питания могут присутствовать и кисломолочные смеси в соотношении 50:50;
2. степень адаптированности смеси. Чем меньше возраст ребенка, тем в большей степени он нуждается в максимально адаптированных смесях;
3. индивидуальную переносимость смеси.
Несколько слов о лечебном питании
Лечебное питание играет огромную роль в терапии любого заболевания детского возраста. Питание при различных заболеваниях ребенка является мощным лечебным фактором, при котором правильно составленная диета становится ключевым механизмом, позволяющим воздействовать на нарушенные звенья метаболизма, нормализовать функции пищеварительной системы, активизировать защитные силы организма, что во многом определяет течение и исход болезни.
Все это послужило основание для разработки специальных видов лечебных продуктов с заданным составом в соответствии с особенностями патологии, при которых используется данный продукт.
Производство специализированных продуктов для диетического и лечебного питания в настоящее время представляет собой особое направление в деятельности ряда ведущих фирм, занимающихся выпуском детского питания.
Специальные научные исследования показали, что при большинстве заболеваний потребность ребенка в основных пищевых ингредиентах и энергии практически не отличается от потребности здорового ребенка. И только если во время болезни значительно нарушаются обменные процессы, потребности в некоторых пищевых веществах могут меняться либо в сторону увеличения в связи с большим их расходованием больным организмом, либо снижаться из-за плохой переносимости того или иного ингредиента. При некоторых заболеваниях требуется качественное изменение какого-либо компонента - белка, жира или углеводов.
Учитывая особенности лечебного и диетического питания при различных патологических состояниях, промышленностью выпускается большой ассортимент специализированных продуктов, которые условно могут быть поделены на следующие основные группы:
1. Продукты на молочной основе.
2. Продукты на основе гидролизатов белка.
3. Продукты на основе растительного белка.
В каждой из основных групп можно найти продукты, содержащие тот или иной белковый, жировой или углеводный состав: высокобелковые, малобелковые, низколактозные, безлактозные смеси. Жидкие и сухие смеси, обогащенные железом, содержащие бифидогенные факторы и с добавлением бифидобактерий. Гипоаллергенные продукты с низкой и высокой степенью гидролиза белка. Продукты с низким содержанием или лишенные фенилаланина, безглютеновые и продукты на основе соевого белка.
Остается лишь добавить, что многие смеси содержать таурин и селен, необходимые для формирования центральной нервной системы, построения сетчатки глаза, коньюгации желчных кислот, осморегуляции, поддержания структур клеточных и субклеточных мембран и др.
Питание детей старше года
В питании детей старше года по-прежнему большая роль отводится молочным продуктам, которые должны входить в ежедневный рацион. Белковая часть рациона обеспечивается также за счет мяса, рыбы и птицы, причем ассортимент их значительно расширяется. Дети могут получать говядину, нежирные сорта свинины, мясо кур, кролика. После года детям также дают колбасные изделия - сосиски, вареные колбасы. Количество рыбы в рационе питания по сравнению с первым годом увеличивается до 3-х раз в неделю. Ребенок может получать цельное яйцо, однако больше, чем ½ яйца в день давать не следует.
Пища детей до 1,5 лет по кулинарной обработке отвечает тем же требованиям, что и на первом году жизни, старше 1,5 лет можно предлагать более густую пищу, а при появлении коренных зубов - салаты, отварное, тушеное мясо, порезанное кусочками. С этого же возраста необходимо приучать ребенка к самостоятельному питанию, активному жеванию твердой пищи, что способствует правильному развитию зубов, челюсти и лицевого скелета.
Питьевой режим
Существует мнение, что ребенок, находящийся на грудном вскармливании не нуждается в дополнительном введении жидкости. Однако, достаточно большое количество жидкости ребенок должен получать в первые дни после рождения, оправданно также введение 5% раствора глюкозы для восполнения энергетических затрат в период ранней адаптации ребенка и в связи с катаболической направленностью обмена веществ. В дальнейшем потребности ребенка в воде уменьшаются. Следует, однако, помнить, что при жирном грудном молоке ребенок нуждается в дополнительном введении жидкости. При этом потребности в воде в сутки составляют двойной объем кормления.
При искусственном вскармливании режим питья тот же, т.е. объем жидкости определяется потребностями ребенка. В жаркое время года, если температуры выше 25, суточный объем жидкости увеличивается в 1,5 раза, а при температуре 35 и выше - в 2 раза.
Детям старше года жидкость дается в виде молока, компотов, чая, минеральной воды. Суточное количество жидкости регулирует сам ребенок, в зависимости от характера пищи и времени года.
Особенности вскармливания недоношенных детей
Недоношенный ребенок, по сравнению с доношенным, отличается недостаточной зрелостью органов и систем, в том числе и пищеварительного тракта, лабильностью обменных процессов, большей интенсивностью нарастания массы тела и роста, низкой сопротивляемостью к различным факторам внешней среды.
Изучение моторики желудочно-кишечного тракта недоношенного ребенка показало выраженные отличия от взрослого человека и доношенного ребенка. У недоношенных детей снижен тонус нижних отделов пищевода, отсрочено опорожнение желудка, а способность сосать появляется у новорожденных только после 32 недели гестации. При применении минимального количества энтерального питания отмечается повышение концентрации желудочно-кишечных пептидов, регулирующих моторику кишечника (гастрин, мотилин и др.). Хорошо известен то факт, что энтеральное питание во многом определяет развитие желудочно-кишечного тракта у новорожденного ребенка. Поступление питательных веществ в желудочно-кишечный тракт способствует процессам созревания моторики. У новорожденных детей, получавших парентеральное питание в течение длительного времени, отмечалось снижение уровня гормонов кишечника и снижался уровень обмена белка.
В настоящее время действует концепция «минимального энтерального питания» или «трофического питания». Сформулированы основные рекомендации по «трофическому питанию»:
1. трофическое питание направлено на кишечник, а не на ребенка в целом;
2. цель трофического питания - предотвращение атрофии слизистой и развитие моторики кишечника;
3. начинается вскоре после рождения (в пределах 12-48 часов);
4. начинается с очень маленького объема (10 мл/кг/день с очень медленным увеличением объема);
5. лучше всего использовать грудное молоко (молозиво).
Поэтому к смесям, применяемым для питания недоношенных детей, предъявляются особые требования, они должны быть адаптированы к особенностям пищеварительной системы и обменных процессов.
Расчет питания при естественном вскармливании и вскармливании смесями, не предназначенными для кормления недоношенных детей, производят по объемному методу с поправкой на приблизительно долженствующий вес (М+20%М). Ребенку с I степенью недоношенности объем питания на долженствующую массу считают с 11-го дня жизни, со II степенью - с 15дня, а с III и IV степенью - с месяца.
Самым оптимальным видом вскармливания для недоношенного ребенка является грудное. Следует строго следить за количеством высасываемого ребенком молока. Поэтому недоношенный ребенок должен быть обеспечен весами.
Однако, как показали многочисленные исследования, несмотря на все преимущества грудного молока, у него есть существенный недостаток: оно не обеспечивает необходимого для недоношенного ребенка количества белка и некоторых минералов. Поэтому в настоящее время во многих странах разработаны и используются в клиниках специальные белково-минеральные добавки к грудному молоку. Оптимальным вариантом является добавка, созданная на основе грудного молока, однако сейчас имеется несколько вариантов добавок, созданных на основе белка коровьего молока.
В случаях недостаточного высасывания грудного молока требуется докармливание. При этом используются специальные адаптированные сухие молочные смеси для недоношенных. Особенностью этих смесей является более высокое содержание белка и углеводов, а соответственно и калорийности, по сравнению с обычными адаптированными смесями. Специальные адаптированные смеси для недоношенных следует применять до достижения ими веса 4 кг, а затем переходить на обычные адаптированные смеси.
Таким образом, с помощью рационального питания в настоящее время можно сохранить здоровье здоровым детям и уменьшить риск реализации неблагоприятных факторов, способствующих развитию различной патологии у детей раннего возраста.
Всего 24 сообщения .
Еще по теме "Питание детей первого года жизни (часть 1)":
Питание детей контролировалось от рождения до достижения ими 4 месяцев. На 10 месяце жизни проводилась оценка развития детей с использованием специального теста, основанного на способности к достижении цели (игрушки).
Название «Первый выбор» говорит само за себя. Продукты Первого выбора «ФрутоНяня» – это гипоаллергенные продукты для первого знакомства с каждой категорией прикорма (безмолочное каши, овощные, фруктовые, мясные пюре, соки и даже детская вода). На 6 вопросов о прикорме отвечает доктор медицинских наук, профессор кафедры госпитальной педиатрии Российского национального исследовательского медицинского университета им. Н.И. Пирогова Сергей Викторович Бельмер. 1. Что такое прикорм? Под прикормом...
Ребенок от 1 до 3. Воспитание ребенка от года до трех лет: закаливание и развитие, питание и болезни, режим дня и развитие бытовых навыков. знаю очень много уже взрослых людей, которые первые годы жизни питались одним молоком, а у некоторых этот период затянулся...
Член экспертного клуба «ФрутоНяня» Елена Соломонова Кешишян, доктор медицинских наук, детский невролог и неонатолог о раннем развитии: Какое развитие называют ранним? Это первые 3 года жизни – период "созревания", максимальной пластичности нервной системы. В этот период формируются основные навыки и умения - в моторном, познавательном, социальном и коммуникационном смысле. В раннем детстве развитие отражает, прежде всего, правильность созревания и формирования нервной системы. Когда...
Питание в первые три года жизни оказывает значительнее влияние на последующее здоровье ребенка. Сразу после рождения малыша об этом помнит каждая мама, но как только он подрастает, ее внимание переключается на вопросы воспитания и развития...
В соответствии с рекомендациями, представленными в Национальной программе оптимизации вскармливания детей первого года жизни в Российской Федерации: «Введение прикорма детям целесообразно проводить в возрасте 4-6 месяцев. Сроки введения прикорма устанавливаются индивидуально для каждого ребенка, с учетом особенностей развития пищеварительной системы, органов выделения, уровня обмена веществ, степенью развития и особенностями функционирования центральной нервной системы, то есть к восприятию...
Часть 1: [ссылка-1] После первого года проживания в колонии нужно было сохранить ту детскую сплоченность, которая образовалась во время совместной жизни детей. Для этого детей собирали зимой на кружки в Москве, занимались с ними музыкой, а ближе к весне начали готовиться с ними к новому заезду в колонию. Девочки шили шторы и другие вещи для колонии, мальчики изготавливали столы и стулья. Второй год не должен был пройти также как первый, колония должна была развиваться. Поэтому было разведено...
Уход и воспитание ребенка до года: питание, болезни, развитие. Концепция программы "Расти здоровым с первых дней" предполагает, что привычки здорового питания закладываются еще до рождения малыша, во время беременности, и поэтому...
Часть 1. В ряде статей под этим заголовком речь пойдет о питание здоровых детей старше 1 года. Меню складывается из тех же основных блюд, что и в конце первого года жизни, аналогичной остается и обработка продуктов.
Мы тоже жили со свекровью (отношения всегда были хорошие), первый год мы отдавали деньги на питание свекровь готовила всю неделю, а я в выходные. Но нам было больше лет и детей первые годы не было.
Питание детей Ребенок от 0 до 1 года.....Как рассчитать необходимое количество молока для новорожденного? В первую неделю жизни на одно кормление ребенок должен получать количество молока, равное 10 х n, где n – день жизни.
Ребенок от рождения до года. Уход и воспитание ребенка до года: питание, болезни, развитие. Из бюллетеня ВОЗ " Кормление детей первого года жизни: физиологические основы" Глава 2. Лактация Из раздела "Состав молока".
4 этап введения прикорма: Грудное молоко продолжает составлять важную часть рациона питания и в предпочтительном варианте Этим объясняется позднее созревание пирамидной системы и постепенное начало проявления ее функции в первые два года жизни ребенка.
Эти услуги регулируют другие законы (ОМС и про обеспечение доп. питанием детей первого - второго года жизни). Надо жаловаться (письменно) глав.врачу пол-ки и в управление (комитет) здравоохранения.
Цель занятия:
Сформировать у студентов знания о видах вскармливания и преимуществах естественного вскармливания ребенка первого года жизни; сроках и правилах введения в рацион основных видов детского питания; принципах составления меню; видах молочных смесей и правилах кормления ребенка.
План изложения материала:
1. Виды вскармливания детей первого года жизни, преимущества естественного вскармливания.
2. Раннее прикладывание к груди новорожденного.
4. Правила кормления грудью, расчет суточной и разовой потребности ребенка в питании, режим питания ребенка первого года жизни.
5. Затруднения при вскармливании грудью (понятие о гипогалактии).
6. Критерии для поределения оптимального времени введения в рацион ребенка пищевых добавок и прикормов.
7. Основные виды детского питания: сроки и правила введения, технология приготовления.
8. Правила отнятия от груди.
9. Понятие о смешанном и искусственном вскармливании.
10. Виды молочных смесей, критерии выбора молочной смеси оптимальной для ребенка.
11. Правила приготовления молочной смеси и кормления ребенка из бутылочки.
После изучения темы студент должен:
Представлять и понимать:
1. Преимущества раннего прикладывания к груди.
2. Понятие о гипогалактии.
3. Роль медсестры в сохранении естественного вскармливания ребенка.
4. Критерии сроков введения в рацион ребенка прикормов и пищевых добавок.
5. Правила отнятия ребенка от груди.
6. Критерии выбора оптимального вида молочной смеси.
Знать:
1. Сроки и правила первого прикладывания к груди.
2. Преимущества естественного вскармливания.
3. Правила кормления грудью.
4. Режимы питания ребенка первого года жизни в зависимости от возраста, расчет его суточной и разовой потребности в питании.
5. Правила питания и режима кормящей матери.
6. Правила составления меню ребенку первого года жизни.
7. Правила смешанного и искусственного вскармливания (понятие «докорм»).
8. Виды молочных смесей.
9. Правила кормления ребенка из бутылочки.
10. Сроки ведения основных видов детского питания ребенку, находящемуся на естественном и искусственном вскармливании; правила введения и технология приготовления.
Естественным вскармливанием новорожденного и ребенка грудного возраста является вскармливание грудью. Именно грудное молоко является идеальным пищевым продуктом, созданным самой природой для выкармливания ребенка. Отсутствие грудного вскармливания является экологической катастрофой.
Преимущества естественного вскармливания:
- Грудное молоко содержит все необходимые ингредиенты в оптимальных соотношениях Б: Ж: У = 1: 3: 6
- В коровьем молоке больше белка, но он грубодисперсный (казеин), поэтому трудно расщепляется и усваивается, а белок грудного молока мелкодисперсный, практически не требует ферментов для расщепления и соответственно очень хорошо усваивается, поэтому значительно реже у грудничков развиваются аллергические реакции
- Белки женского молока содержат все необходимые аминокислоты
- Женское молоко содержит защитные антитела против различных инфекций
- Содержит значительно больше ненасыщенных жирных кислот , повышающих сопротивляемость к инфекциям
- Больше молочного сахара (лактозы), способствующего развитию мозга, нормализации микрофлоры кишечника
- Меньше минеральных солей по сравнению с составом коровьего молока (соли перегружают почки, способствуют в дальнейшем развитию гипертонии)
- Оптимальное количество витаминов, микроэлементов, ферментов
- Грудное молоко стерильно (ниже риск развития кишечных инфекций)
- Содержит лецитин , способствующий размножению клеток мозга
- На искусственном вскармливании закрепляется повышенная потребность в пище - риск ожирения в более старшем возрасте.
- Физическое (биологическое созревание и старение) и половое развитие быстрее у искусственников, а психическое наоборот (интеллект, дарование - для их реализации необходимо вскармливание грудью не менее 6 месяцев)
- Ребенок накапливает (депонирует) в подкожно-жировой клетчатке лучше компоненты грудного молока и потом использует их в течение нескольких лет (для работы мозга)
- Сосание способствует правильной артикуляции, правильному формированию челюстно-лицевого черепа. У грудничков реже нарушения речи.
До сих пор огромное количество нутриентов грудного молока не расшифровано (например, таурин нужен для развития мозга, формирования сетчатки глаза, в коровьем молоке его нет т.к. телятам не нужно ходить в школу).
Невозможно создать полноценного заменителя женского молока еще и потому, что в зависимости от возраста ребенка состав женского молока меняется, отражая изменяющиеся потребности растущего организма, и вскармливание донорским молоком все равно будет не естественным, а псевдоестественным.
Преимущества раннего, в течение первых 30 минут после рождения, прикладывания к груди:
Для матери:
1. Способствует быстрому сокращению матки, снижая риск кровотечения, и быстрому восстановлению сил;
2. Стимулирует длительную лактацию;
3. Снижает риск развития мастита
4. Ранний контакт стимулирует чувство материнства.
Для ребёнка:
1. Способствует формированию нормальной микрофлоры кишечника
2. Формируется надежная иммунологическая защита (на вторые сутки жизни ребенка число антител в молоке матери уменьшается в 2 раза)
3. Стимуляция сосательного рефлекса
4. Тесный психологический и эмоциональный контакт с матерью в первые часы после перенесенного стресса - рождения
Правила первого прикладывания к груди.
Первый раз ребёнка выкладывают на живот матери голеньким и накрывают стерильной простыней ещё до окончания пульсации пуповины (если позволяет состояние здоровья ребёнка и матери)
Малоэффективно прикладывание к груди или создание кожного контакта через 2 - 3 часа.
- Правильный режим дня: сон не менее 8 часов в сутки, дневной сон 1,5 - 2 часа, прогулки на свежем воздухе, умеренные физические нагрузки, положительный эмоциональный настрой, избегание стрессовых ситуаций
- Количество жидкости в рационе увеличивается примерно на 1 литр
- Калорийность суточного рациона должна быть увеличена на 50% по сравнению с рационом некормящей женщины данного возраста. Ежедневно необходимы мясо и (или) рыба, молочные продукты (творог, сыр), витамины. Питание 4-5 раз в сутки (столько раз, сколько кормит ребенка), небольшими порциями, для стимуляции выработки молока за 10-15 минут до кормления выпить стакан чая с молоком и с сыром.
- Воздерживаться от приема продуктов, изменяющих запах и вкус молока (свежий лук, чеснок)
- Никаких лекарств до консультации с врачом
- Не злоупотреблять газообразующими (огурцы, виноград), послабляющими (слива, свекла) и закрепляющими (орехи, груша), аллергизирующими (клубника, ананас, красная рыба, яйца, мед) и тонизирующими (крепкий чай, кофе, шоколад) продуктами
- Длительность, полноценность лактации значительно зависят от анамнеза вскармливания самой женщины.
Правила кормления грудью:
- Обмыть грудь под проточной водой, убрать длинные волосы
- Принять удобное положение - сидя, лежа на боку
- Проследить за тем, чтобы ребенок находился в комфортных условиях, и его ничто не отвлекало от процесса кормления (чистый, сухой, тепло одетый)
- Убедиться, что носовое дыхание ребенка свободное (при необходимости удалить корочки из носа)
- Следить, чтобы при сосании ребёнок захватывал не только сосок, но и околососковый кружок и чтобы он не упирался носом в молочную железу
- При жадном сосании и (или) активном вытекании молока струей периодически держать ребенка вертикально несколько минут, а затем вновь прикладывать к груди
- При вялом сосании, засыпании ребенка во время кормления будить его (гладить щечку, щекотать пяточки)
- Продолжительность первых кормлений обычно составляет 30-40 минут (это период формирования лактации), затем в среднем занимает 20 минут (в первые 5 минут кормления ребенок высасывает 50% объема молока)
- Если количества молока в одной молочной железе недостаточно для удовлетворения потребностей ребенка, то его прикладывают к другой, а в следующее кормление меняют последовательность
- После кормление ребенка необходимо подержать 3-5 минут вертикально для профилактики срыгивания
- Обмыть молочную железу
В настоящее время для новорожденного ребенка и детей первых месяцев жизни рекомендуется свободное кормление - ребенка прикладывают к груди по первому знаку или требованию (до 12-16 раз в сутки). Это делается потому, что в первые недели после рождения идет процесс приспособления организма кормящей матери к потребностям ребенка и частое прикладывание решает проблему голода ребенка и стимулирует лактацию у матери. До 3-4 суток жизни ребенка молочные железы выделяют крайне мало молока, но оно содержит большое количество белка и жира, чтобы хоть как-то удовлетворить потребности ребенка.
Такое молоко называется молозиво. Затем постепенно лактация увеличивается и состав молока (переходное) приближается к составу зрелого: белка - около 2,5 г, жира - в среднем 3 г, углеводов - 7 г. Состав молока кормящей женщины очень индивидуален и вариабелен, зависит и от качества и кратности ее питания, эмоционального состояния, наследственных особенностей лактации. Никто не знает нормы молока. Для каждой пары «мать - ребёнок» она индивидуальна (в «конечном» молоке жира до 17%, поэтому невозможно подсчитать). Вся коррекция питания должна идти через материнское молоко (питание кормящей женщины)
Расчёт суточного количества молока:
- В первые 2 недели жизни ребенка:
Количество молока в сутки равно 70 x n, если масса тела при рождении менее 3200 грамм и 80 x n, при массе тела более 3200 грамм, где n - день жизни
- С 2 недель до 2 месяцев - 1/5 массы тела:
2 мес. - 4 мес. - 1/6 масса тела
4 мес. - 6 мес. - 1/7 массы тела
С 5 мес. Суточный объём примерно равен 1 литру, а разовый 200 мл.
Краткость кормления (при вскармливании по режиму)
Новорожденного - 6-7 раз в сутки (каждые 3 часа с ночным перерывом в 6 часов)
С 1 мес. до 5 мес. - 6 раз/сутки
С 5 мес. до 1 года - 5 раз/сутки (интервал между кормлениями 4 часа)
Затруднения при вскармливании грудью:
Со стороны ребенка :
- Ринит с нарушением носового дыхания (отсасывание секрета, удаление корочек из носа, использование сосудосуживающих капель перед кормлением)
- Молочница (кандидозный стоматит) - обработка слизистой полости рта 2% раствором питьевой соды после каждого кормления
- Отсутствие сосательного рефлекса (недоношенный ребенок) - кормление с ложечки или через зонд
Со стороны матери
- Плоский, втянутый сосок (используются специальные накладки, чтобы облегчить ребенку захват)
- Потертости и трещины соска (правильное прикладывание к груди, чтобы ребенок давил на ареолу, а не тянул сосок, специальные мази - бипантен)
- Застой молока - правильное кормление и сцеживание молока, использование молокоотсоса
Гипогалактия - снижение лактации, очень частая в настоящее время проблема кормящих женщин.
Возможные признаки развития гипогалактии:
- Ребенок стал беспокойным, плохо спит, не выдерживает интервал между кормлениями
- Снизился суточный диурез (стал реже мочиться)
- Низкие весовые прибавки, плоская весовая кривая
- Субъективное ощущение «пустой» молочной железы у женщины
Диагностика гипогалактиии - проведение контрольного кормления, когда ребенок взвешивается до прикладывания к груди и после, разница в весе сравнивается с нормой питания, полученной для данного ребенка по формуле
Профилактика и лечение гипогалактии :
- Пропаганда грудного вскармливание, психотерапия
- Профилактика трещин и мастита
- Соблюдение режима питания и режима дня, поддержка других членов семьи
- Отвар крапивы (20 гр.сухих листьев на литр кипятка, настоять 45 минут и пить по 1 ст.л. 3 раза в день), плоды аниса, укропа, душицы, лактогонные сборы трав
- Медикаментозые средства: витамины «Е», «А», «РР», «С», гендевит, аевит, пренатале, матерна, сухие пивные дрожжи, апилак, микродозы йода
- Более частые прикладывания к груди, прикладывание к обеим грудям за одно кормление
- Кварцевые облучения, УВЧ, массаж, иглорефлексотерапия
Мы уже достаточно подробно говорили о грудном, естественном вскармливании новорожденного. Но грудным возрастом считается возраст ребенка до 1 года, и все это время ребенок может и должен получать грудное молоко. Однако, по мере его вырастания одно грудное молоко уже не может удовлетворить потребности растущего организма в питательных веществах и ингредиентах.
Сроки введения в рацион ребенка пищевых добавок и прикормов очень индивидуальны и зависят:
- Характера вскармливания - на грудном вскармливании они вводятся позже, на искусственном раньше
- Характера лактации и темпов физического развития ребенка - если лактация достаточная, ребенок хорошо растет и развивается, то добавки и прикормы вводят не раньше 6 месяцев (коррекция питания через материнское молоко)
- Времени года и климатической зоны проживания - осенью и зимой, в северных широтах сбалансированное питание кормящей женщины не всегда возможно и приходится вести коррекцию питания ребенка, раньше вводя пищевые добавки и прикормы
- Состояния здоровья, режима питания и дня кормящей женщины и состояния здоровья ребенка
- Готовности ребенка к усвоению качественно новой пищи: угасание рефлекса «выталкивания» пищи (языком) при хорошо скоординированном рефлексе проглатывания; готовность ребёнка к жевательным движениям при попадании в рот соски или других предметов, состоявшееся или текущее прорезывание зубов
- Наличие признаков относительной недостаточности питания: уменьшение подкожно-жирового слоя, замедление прироста массы тела.
К пищевым добавкам относятся такие продукты, которые корригируют дефицит тех или иных нутриентов в рационе ребенка, даются в небольшом количестве, после прикладывания к груди или дачи молочной смеси (иногда в промежутках между кормлениями).
Различают такие витаминные и белковые добавки, как :
1. Фруктовые соки (пюре) - яблочный, из белой черешни, из белой смородины, абрикосовый, персиковый, грушевый, сливовый (даны в порядке предпочтения). Начинают вводить в рацион с капель, постепенно увеличивая количество до 40-60 мл. Желательно чтобы первые соки ребенка были натуральными и свежими (домашнего приготовления)
2. Творог (кальцинированный) так же желателен домашнего приготовления - на 200 мл молока в момент закипания добавляется 1-2 столовые ложки СаСl 2 , затем откидывается на марлю, или молочной кухни, специального детского питания. Начинают вводить в рацион с крупинок и доводят до 40 грамм в сутки
3. Яичный желток вкрутую сваренного яйца. С крупинок до 1/12 - 1/8 добавляют в молоко или овощное пюре (с осторожностью вводить в рацион аллергиков)
Прикорм - это качественно новый вид питания ребенка, который полностью заменяет одно из кормлений и дается до прикладывания к груди или дачи молочной смеси.
Чаще в качестве первого прикорма используют овощное пюре (картофель, капуста, кабачок, тыква, и в последнюю очередь морковь). Начинают с 1 - 2 чайных ложек и постепенно в течение 1- 2 недель заменяют полностью 1 кормление (это примерно 150 мл). Далее 2 -3 недели не вводя ничего нового - период адаптации
Через месяц вводят второй прикорм - кашу (предпочтительнее начинать с безглютеновых злаков - рис, кукурузная, гречневая мука). Наиболее удобны сухие растворимые каши: они обогащены витаминами, кальцием, железом, имеют гарантированный состав и безопасность. У детей с хорошим весом прикормы начинают с овощей, при дефиците веса первым прикормом становится каша. В овощное пюре обычно вводится 5мл растительного масла (желательно чередовать подсолнечное, оливковое, кукурузное), а в кашу сливочное.
Мясо отварное (телятина, кролик, индейка) дважды пропускается через мясорубку и дается ребенку, начиная с 1 чайной ложки, постепенно доведя количество до 60-80 грамм в сутки, обычно в третье кормление
С момента введения первого прикорма ребенок переходит на 5-ти разовое питание. Прикормы необходимо разделять кормлениями грудью, обычно первое, третье и последнее кормление - грудное молоко или молочная смесь, второе - каша, а четвертое - овощи.
В 9 - 10 месяцев вводят 3 прикорм: неадаптированные молочные продукты: молоко, кефир , йогурты и полностью грудным остается только первое и последнее кормление.
Таблица сроков введения прикормов, пищевых добавок
Правила отнятия от груди:
- Рекомендуемый возраст ребенка - старше 1 года
- При правильной организации питания к 1 году грудное молоко уже теряет свою значимость как источник питания, его количество в сточном рационе ребенка составляет не более 200-300 мл и сложности отнятия от груди связаны только с психологической зависимостью ребенка от процесса кормления (защита, положительные эмоции, сон)
- Не отнимать от груди ребенка, находящегося в стрессовом состоянии: во время болезни, проведении профилактических прививок, если предстоит длительная поездка (в поезде, например), смена обстановки и окружения ребенка, в жаркое время года (молок продолжает оставаться для ребенка источником жидкости), в первые недели пребывания ребёнка в ДДУ
- При значительном количестве молока женщине рекомендуется уменьшить количество жидкости в рационе, тугое бинтование молочной железы
- Нежелательно длительное сохранение грудного вскармливания (у детей старше 3 лет), т.к. это затрудняет процесс социализации личности ребенка, развития самостоятельности
Если у мамы, несмотря на принятые меры, лактация не налаживается, ребенка приходится переводить на смешанное и даже искусственное вскармливание.
Под термином «смешанное вскармливание» следует понимать такой вид питания младенца, когда объем докорма в виде искусственных смесей составляет от 1/3 до 2/3 суточного объема пищи. При искусственном вскармливании грудное молоко в суточном рационе ребенка либо полностью отсутствует, либо его доля составляет менее 1/3 суточного объема пищи.
Смешанное вскармливание переносится ребенком гораздо легче, чем полное лишение грудного молока. Поэтому как бы мало ни было молока у матери, его надо давать ребенку в каждое кормление. Содержащиеся в нем ферменты будут способствовать лучшему перевариванию «инородной» пищи, какой являются все, даже самые совершенные искусственные смеси.
Для максимального сохранения хоть малых количеств грудного молока необходимо в каждое кормление прикладывать малыша к груди (сначала к одной, потом к другой), и только когда обе груди будут опорожнены, можно приступать к докорму. Такая тактика абсолютно необходима при вскармливании детей первых месяцев жизни, когда ценна каждая капля материнского молока.
Чтобы ребенок не потерял навыка сосания груди, смесь рекомендуется давать ему из ложечки.
Докорм - это заменитель грудного молока, который всегда дается после прикладывания к груди.
Принимая решение об искусственном вскармливании, женщина должна понимать, что необоснованное его введение может отрицательно сказаться на грудном вскармливании, и что возвращение к грудному вскармливанию в этих условиях очень сложно.
В настоящее время, в отличие от конца 80-х - начала 90-х годов (когда брали то, что могли достать), нет дефицита в заменителях грудного молока. Но при большом разнообразии искусственного питания трудно сделать выбор: одна упаковка красивей другой, чему отдать предпочтение?
Выбирайте смеси не глазами, а разумом, основываясь на знаниях о биологической ценности отдельных компонентов детского питания, их роли для организма ребенка, а также, учитывая имеющиеся у ребенка заболевания.
Выбирая, чем кормить малыша, прежде всего, следует посоветоваться с врачом-педиатром, который наблюдает ребенка. Следует обратить внимание и на то, для какого возраста предназначена смесь. При этом нужно ориентироваться на продукцию фирм, соблюдающих Международный кодекс о продаже заменителей материнского молока и требованиям Всемирной организации здравоохранения по детскому вскармливанию.
В настоящее время на российском рынке представлено детское питание таких известных зарубежных фирм, как «Нутриция» - Голландия, швейцарской корпорации «Нестле», «Хипп» - Австрия, «Хумана и Хайнц» - Германия, «Данон» - Финляндия.
Молочные смеси - заменители женского молока - могут быть:
Неадаптированные (коровье молоко или кефир в разведения) - № 2 - ½ молока, ½ крупяного отвара (греча или рис) - половинное молоко для вскармливания детей до 2 недель; № 3 - 2/3 молока, 1\3 крупяного отвара для вскармливания детей от 2 недель до 3 месяцев
Адаптированные - приближенные по составу к женскому молоку (обогащены углеводами, витаминами, аминокислотами , солями и микроэлементами, с помощью высоких технологий ферментированы, что облегчает усвоение)
Сухие и жидкие (готовые к употреблению)
Пресные и кислые. На практике чаще всего используются сухие молочные смеси, которые надо восстанавливать, разводя водой. Для этого лучше применять экологически чистую воду.
Типы сухих адаптированных смесей:
Начальные - максимально приспособленные к особенностям пищеварения детей первых четырех месяцев жизни («Нутрилак 1» - Россия, «Нутрилон 1» - Голландия, «Фрисолак 1» - Голландия, «Хумана 1» - Германия, «Галия 1» - Франция, «Хипп 1» - Австрия, «Энфамил 1» - США)
Начальные смеси содержат сывороточные белки, при этом уровень белка снижен (в большинстве этих смесей в 100 мл готового к употреблению продукта содержится 1,4 - 1,6 г белка, чтобы приближается к его содержанию в женском молоке). Начальные смеси всегда обогащены таурином - свободной аминокислотой, необходимой для правильного формирования мозга, зрительного анализатора, способствующей перевариванию и всасыванию жиров.
Эта аминокислота для детей первых месяцев жизни, особенно недоношенных относится к числу незаменимых. Таурин содержится в грудном молоке и отсутствует в коровьем. Состав жирового компонента «начальных» смесей также максимально приближен к составу жиров женского молока. Для улучшения усвоения жира в молочную смесь вводят небольшие количества природных эмульгаторов (лецитина, моно- и диглицеридов), которые способствуют лучшему раздроблению жировых шариков и более легкому всасыванию жира.
«Последующие» адаптированные смеси для вскармливания детей старше 3-4 месяцев («Нутрилак 2» - Россия, «Нутрилон 2 « - Голландия «Хумана 2» - Германия, «Галия 2» - Франция)
«Последующие» семси готовятся на основе коровьего молока с добавлением или без добавления сывороточных белков, могут содержать лактозу, сахар, крахмал. Содержание белка в них составляет 1,8-2,2 г в 100 мл.
Смеси, используемые на протяжении всего первого года жизни ребенка от 0 до 12 месяцев («Нан» - Щвейцария, «Туттели» - Финляндия, «Хайнц» - США)
Данные смеси могут содержать сывороточные белки и таурин, но могут и не иметь их. Жировой компонент этих смесей состоит из растительных жиров или из смеси растительных масел и молочного жира. В качестве углеводного компонента используются лактоза, декстрин-мальтоза, иногда применяется и сахароза, крахмал.
Все сухие адаптированные смеси обогащены витаминами, макро- и микроэлементами.
Выбирая смесь для здорового ребенка и анализируя ее состав, необходимо обращать внимание на следующие показатели:
Единственным источником углеводов во всех видах молока является молочный сахар - лактоза. Этот углевод содержится только в молоке и нигде более не встречается. Гидролитическое расщепление лактозы в кишечнике протекает замедленно, в связи с чем поступление лактозы не вызывает интенсивного брожения. Поступление лактозы в кишечник нормализует состав полезной кишечной микрофлоры. Поэтому в качественном продукте для кормления здоровых детей заменителем сахара должна быть не сахароза, фруктоза или глюкоза, а лактоза, составляющая важнейший компонент грудного молока, и возможно, декстринмальтоза.
Количество сывороточных белков и казеина должно соотносится как 3:2 или 60% и 40%
Так как на стадии кормления грудью соотношение сывороточных белков и казеина в материнском молоке составляет в среднем 60% на 40%, то в идеале и в заменителях женского молока они должны соотносится так же. При таком соотношении сывороточных белков и казеина несварения последнего, как от коровьего молока не будет
Обогащение таурином на уровне не менее 4,5/100 мл
Если в пище взрослого человека обязательно должны присутствовать восемь незаменимых аминокислот, которые являются основными составными частями и структурными компонентами белковых молекул, то в детском возрасте к незаменимым аминокислотам добавляются еще гистидин и аргинин, так как они не синтезируются в детском организме в количествах, способных удовлетворять его потребности. Свободная аминокислота - таурин добавляется в формулу многих заменителей материнского молока для улучшения их биологической ценности. Кроме того, она участвует в синтезе желчных кислот.
Наличие линолевой и линоленовой полиненасыщенных жирных кислот и их соотношение (не ниже 8,8)
Для правильного роста и развития ребенка две важнейшие полиненасыщенные жирные кислоты (ПНЖК) - линолевая и @-линоленовая должны обязательно присутствовать в продуктах детского питания. Линолевая кислота необходима для синтеза белка мембран клеток головного мозга. В женском молоке ее содержание составляет 15%, а в заменителях молока рекомендуется не менее 10%. Важно также соотношение линолевой и линоленовой кислот.
Обогащение карнитином на уровне не менее 0,8 мг/100 мл
Карнитин - это не фермент, как иногда его называют, а соединение, которое нормализует жировой обмен, при его недостатке свободные жирные кислоты не могут проникать в митохондрии и окисляться. Нехватка карнитина у взрослого человека встречается редко, поскольку взрослые получают его из продуктов питания - говядины, мяса кур и пр. Чаще недостаток карнитина встречается у недоношенных, он обусловлен либо нарушением его биосинтеза, либо «утечкой» в почках.
Для нормального роста и развития грудного ребенка продукты детского питания должны содержать комплекс минеральных элементов (макро- и микро) и витамины.
Соотношение кальция и фосфора, которое должно приближаться к 1,7 для детей в возрасте до трех месяцев и к 2,2 для детей с четырех месяцев до года (в полноценном женском молоке это соотношение равно 2,2)
Кальций и фосфор необходимы ребенку для формирования костной ткани. Однако при избыточном содержании этих минералов в смеси они выводятся из организма младенца, давая огромную нагрузку на еще не развитые почки ребенка. Неусвоенный кальций образует нерастворимые соли в просвете кишечника, что ухудшает усвоение жира. При оптимальном соотношении кальция и фосфора в смеси улучшается всасывание кальция из кишечника и минерализация костной ткани, уменьшается риск развития гипокальциемии (как результат гиперфосфатемии). Кроме того, оптимальное соотношение этих минералов позволяет уменьшить плотность стула и препятствует развитию запоров.
Обогащение смеси железом до уровня не ниже 0,11 мг/100 мл (содержание его в женском молоке составляет 0,15 мг/100 мл)
Из 15 микроэлементов для роста и развития растущего организма наибольшее значение имеют девять: железо, йод, цинк, медь, селен, кобальт, хром, молибден и марганец. При этом существуют микроэлементы, врожденных запасов которых хватает на первые 4 - 6 месяцев жизни (медь) и микроэлементы, содержание которых в организме новорожденных крайне незначительно и должно постоянно пополняться. С учетом этих данных современные смеси должны содержать достаточное количество железа, цинка йода и селена. Железо участвует в синтезе гемоглобина крови, обеспечивает нормальную работу иммунной системы и адекватность поведенческих характеристик.
Соотношение витамина Е и линолевой полиненасыщенной жирной кислоты должно быть 1,7
Все витамины очень важны для нормального роста и развития малыша. Но особенно важно обратить внимание на содержание в заменителях женского молока витаминов Д, Е, фолиевой кислоты. Витамин Д способствует усвоению фосфора и кальция, необходим для нормального формирования костей и зубов. Витамин Е действует как антиоксидант, который защищает клеточные структуры от повреждения, поддерживает иммунную систему. При этом его содержание должно быть в определенном соотношении с уровнем линолевой кислоты. Фолиевая кислота является основным участников процесса образования гемоглобина в красных клетках крови и необходима для синтеза белков.
Отсутствие любых пищевых добавок (обозначаются на этикетках и упаковках индексом Е)
Осмолярность смеси, которая должна быть в пределах 300-320 мОсм/л
В смесях для новорожденных, как правило, добавляется лизоцим
Хотелось бы обратить особое внимание на необходимость строгого выполнения инструкций по приготовлению молочной смеси. Нельзя допускать приготовления как слишком концентрированной, так и более разведенной смеси. То и другое одинаково вредно! При использовании более концентрированной смеси ребенок получает избыточное количество всех пищевых веществ, в связи чем, у него могут развиться нарушения пищеварения - возникнуть срыгивания, рвота, возможно появление неустойчивого стула, а иногда и аллергических реакций. Если давать ребенку более разведенное, чем положено питание, то малыш получит недостаточное количество «пластического» материала и будет отставать в физическом развитии.
Правила кормления ребенка из бутылочки :
- Бутылочка и соска должны быть стерильными (в домашних условиях они кипятятся 20 и 10 минут соответственно, а затем хранятся в чистой емкости под крышкой)
- Молочная смесь готовится согласно инструкции и выливается в бутылочку
- Перед кормлением необходимо проверить температуру смеси и скорость ее вытекания - для этого дают вытечь нескольким каплям на тыльную сторону предплечья, смесь не должна быть горячей и должна вытекать редкими каплями (ребенок может поперхнуться молочной струей и аспирировать молоко)
- Необходимо проверить, чтобы у ребенка было свободно носовое дыхание (очистить нос от корочек) и он чувствовал себя комфортно (чисто, сухо, тепло)
- Желательно кормить ребенка на руках
- По мере вытекания смеси нужно менять угол наклона бутылочки так, чтобы ее горловина была полностью заполнена молоком (профилактика аэрофагии)
- После кормления необходимо подержать ребенка вертикально
- Бутылочку и соску замочить и простерилизовать
Следует отметить, что большинству детей первого года особенно полезны кисломолочные адаптированные смеси, имеющие ряд преимуществ по сравнению с пресными. Они содержат чистые культуры ацидофильной палочки, бифидо- или других кисломолочных бактерий, улучшающих переваривание пищи и обладающих способностью выводить из кишечника вредные микроорганизмы. Тем самым предупреждается развитие многих кишечных заболеваний. Кисломолочные смеси особенно рекомендуются детям ослабленным, страдающим неустойчивым стулом и пониженным аппетитом. Смеси лучше использовать в жаркое время года, когда возрастает вероятность возникновения острых желудочно-кишечных расстройств.
В рационе ребенка целесообразно использовать пресные и кисломолочные адаптированные смеси в соотношении 1:1, так как применение только кисломолочных смесей (особенно с высокой кислотностью) может вызвать срыгивание, некоторые сдвиги в кислотно-щелочном равновесии организма.
В настоящее время для питания детей, имеющих проблемы со здоровьем существуют специализированные молочные смеси - заменители грудного молока.
Если ребенок не переносит коровье молоко (аллергия к белку коровьего молока, лактазная недостаточность, галактоземия), то для него будут полезней его заменители, приготовленные на основе сои или гидролизата казеина и лишенные лактозы.
К таким смесям относится «Бебелак соя», «Винни-соя», «Нутрилон низколактозный», «Нутри-соя», «Алфаре», «Алсой», «Ал 110», «Фрисосой» другие. Данные смеси не содержа никаких компонентов коровьего молока, сахарозы, лактозы и глютена, обогащены таурином и метионином, что обеспечивает оптимальное соотношение аминокислот; витамином Д и карнитином, что предотвращает развитие рахита и улучшает усвояемость жиров и жирорастворимых витаминов, содержит линолевую и линоленовую жирные кислоты, несколько повышенное количество железа. Следует отметить, что лечебные смеси на основе сои могут быть использованы только строго по показаниям, они менее калорийны, не содержат животного белка. Смеси на основе гидролизатов белка обладают низкими вкусовыми качествами.
Некоторые лечебные смеси предназначены для вскармливания недоношенных детей, младенцев, родившихся с низкой массой тела, или плохо развивающихся детей. Недоношенные дети имеют более высокие потребности и в энергии, и в белке по сравнению с нормальными и должны получать на 22% ингредиентов больше. Поэтому такие смеси содержат не менее 2 г белка в 100 мл при более высокой калорийности - 75 - 85 ккал/100 мл. Кроме того в них должно быть больше линолевой и линоленовой жирных кислот, поскольку синтез последних в организме недоношенных детей затруднен. К смесям, предназначенным для детей с низкой массой тела при рождении, относятся отечественные «Новолакт 1», импортные «Алпрем», «Препилтти», «Энфалак», «Ненатал», «Фрисопре».
По данным отечественных и зарубежных ученых, у 20 - 30% детей в возрасте до 6 месяцев периодически наблюдается срыгивание. Детей, страдающих срыгиванием, запорами или коликами в животе, следует вскармливать такими заменителями грудного молока, как «Нутрилон Антирефлюкс», «Фрисовом», «Ненни», «Лактофидус». Все они отличаются низким содержанием жиров, что помогает избежать задержки смеси в желудке и улучшает его опорожнение, преобладанием казеина и использованием бобов рожкового дерева в качестве загустителя. Под действием желудочного сока казеин образует хлопья, смесь быстро загустевает, а бобы рожкового дерева не перевариваются в желудке и поддерживают консистенцию его содержимого. Все это снижает количество случаев рефлюкса.
Заслуживает особого внимания адаптированный заменитель грудного молока «Нэнни», производимый на основе козьего молока. Проведенные Институтом питания АМН РФ исследования смеси «Нэнни» позволили рекомендовать ее применение в следующих случаях:
- Как диетическую альтернативу для питания здоровых детей в случае невозможности, нежелательности или недостаточности грудного вскармливания
- Для вскармливания недоношенных детей
- При непереносимости и (или) аллергии к белкам коровьего молока или сои
- Для профилактики различной пищевой аллергии, диатезов, экземы
- Для профилактики железодефицитной анемии
- При нарушениях пищеварения: дисбактериозе, кишечных коликах, срыгивании, диарее
- Для профилактики и лечения астматических явлений
Итак, выбрать приемлемое и полезное для ребенка питание при невозможности грудного вскармливания совсем непросто.
Ввиду меньшей по сравнению с грудным молоком биологической ценности для ребенка молочной смеси, сроки введения пищевых добавок и прикормов ребенку-искусственнику обычно ниже, чем его сверстнику, находящемуся на грудном вскармливании. Хотя вопрос о сроках введения в рацион основных продуктов детского питания решается индивидуально.
Возможные проблемы ребенка и его родственников:
Нарушение сна из-за голодания, метеоризма
Срыгивание, высыпания на теле из-за нарушения рациона питания кормящей матери
Дефицит знаний у родственников ребенка о правилах кормления грудью, режиме питания новорожденного, режиме питания кормящей матери
Нарушение потребности ребенка в еде из-за потертости, трещин соска; гипогалактии, отказе матери от грудного вскармливания
Дефицит знаний у родственников ребенка о сроках, правилах введения и технологии приготовления основных видов детского питания
Срыгивание, метеоризм, нарушение стула у ребенка из-за неправильного введения в его рацион пищевых продуктов
Отставание в физическом развитии из-за позднего введения в рацион ребенка пищевых добавок и прикормов:
Боли в животе, учащение стула из-за несоблюдения гигиенических требований при приготовлении блюд детского питания
Дефицит знаний о критериях при выборе молочной смеси для ребенка, правилах приготовления смеси и кормления из бутылочки
Срыгивания, метеоризм, нарушение стула, боль от ожога слизистой оболочки полости рта из-за несоблюдения правил приготовления молочной смеси и правил кормления ребенка из бутылочки
Срыгивание, метеоризм, беспокойство из-за болей в животе, зуд кожи из-за частой смены вида молочной смеси
Нарушение сна, беспокойство вследствие голодания из-за несоблюдения режима питания ребенка
Сестринские вмешательства:
Осуществить раннее прикладывание к груди новорожденного
Убедить мать ребенка в необходимости естественного вскармливания
Обучить маму правилам кормления ребенка грудью
Информировать маму ребенка о видах вскармливания ребенка: свободное и по режиму
При выявлении признаков гипогалактии пригласить маму с ребенком в поликлинику для проведения контрольного взвешивания и активизировать мероприятия по стимуляции лактации
Осуществлять регулярный (ежемесячный) контроль за темпами физического развития ребенка (весовыми прибавками)
Совместно с врачом определить оптимальные сроки введения в рацион ребенка пищевых добавок и прикормов
Составить примерное меню для ребенка
Информировать маму ребенка о видах детского питания, технологии их приготовления, сроках и правилах введения в рацион ребенка
Обучить маму правилам составления меню ребенка
При необходимости перевода ребенка на смешанное вскармливание информировать маму о правилах введения в рацион ребенка докорма
Совместно с врачом подобрать для ребенка оптимальный вид молочной смеси
Научить маму технике приготовления молочной смеси и правилам кормления ребенка из бутылочки.
Правильное вскармливание детей раннего возраста – это не только гармоничное развитие и рост малыша, но и закладка фундамента его здоровья и устойчивости к инфекционным заболеваниям и неблагоприятным факторам окружающей среды.Самое большое внимание родители должны уделять вопросам питания детей первого года жизни. Это связано главным образом с особенностями их организма (отсутствие запаса питательных веществ, несформированные обменные процессы и неразвитый механизм защиты), что затрудняет процесс усвоения полезных веществ, поступающих с пищей.Разговор о питании детей первого года жизни необходимо начать с рассмотрения 3 основных видов вскармливания: естественного, искусственного и смешанного.
2.Естественное вскармливание
Естественное(грудное) вскармливание- форма питания новорождённого ребенка, является единственным физиологически адекватным питанием новорождённого и грудного ребёнка.
Естественным называется вскармливание ребенка грудным молоком. Женское молоко является уникальным и наиболее сбалансированным продуктом питания для ребенка первого года жизни; Состав грудного молока каждой матери точно соответствует потребности именно ее малыша в различных веществах: белках, жирах, углеводах, витаминах и минеральных веществах; Материнское молоко содержит особые вещества – ферменты, способствующие перевариванию и усвоению белков, жиров и углеводов; В молоке матери присутствуют иммуноглобулины и иммунные клетки, защищающие ребенка от большинства инфекционных заболеваний: кишечных инфекций, инфекционного гепатита, дифтерии, столбняка и других;
2.1. Преимущества женского молока:
1. Женское молоко полностью лишено антигенных свойств, в то время как белки коровьего молока обладают резко выраженной антигенной активностью, что способствует появлению и усилению аллергических реакций у грудных детей.
2. Общее количество белка в грудном молоке значительно меньше, чем в коровьем, по структуре он близок белкам клеток ребенка. В нем преобладают мелкодисперсные фракции, частицы грубодисперсного белка казеина в несколько раз мельче, чем в коровьем молоке, что обеспечивает створаживание грудного молока в желудке более нежными хлопьями и тем самым более полное его переваривание.
3.Женское молоко содержит такое уникальное вещество как таурин – серосодержащую аминокислоту, обладающую нейро-активными свойствами. При искусственном же вскармливании неизбежно возникают белковые перегрузки, так как в коровьем молоке содержится в три раза больше аминокислот. Эти перегрузки сопровождаются интоксикацией, поражением почек из-за нарушения обменных процессов.
4. Женское молоко, особенно молозиво, выделяющееся в первые 3-4 дня, очень богато иммуноглобулинами, особенно класса А, причем 90% приходится на секреторный IgA, который играет фундаментальную роль в местном иммунитете желудочно-кишечного тракта новорожденных. Лейкоциты грудного молока синтезируют интерферон: в нем содержится большое количество макрофагов, лимфоцитов. Уровень лизоцима в 300 раз выше, чем в коровьем молоке. В нем содержится антибиотик лактофелицин. Благодаря этому естественное вскармливание обеспечивает становление иммуно-биологической защиты грудного ребенка, в связи с чем заболеваемость и смертность детей, находящихся на грудном вскармливании, значительно ниже, чем при искусственном.
5. Количество жира в женском и коровьем молоке практически одно и то же, но имеется значительная разница в его составе: в грудном молоке содержится в несколько раз больше ненасыщенных жирных кислот. Расщепление жира у грудных детей начинается в желудке под влиянием липазы грудного молока; оно стимулирует появление активной кислотности в желудке, способствует регуляции эвакуаторной функции желудка и более раннему выделению панкреатического сока. Все это облегчает переваривание и усвоение жира, отдельные компоненты которого входят в состав клеток всех тканей и биологически активных веществ, расходуются на миелинизацию нервных волокон, обеспечивая повышенную потребность в жирах ребенка 1-го года жизни.
6. Углеводы в грудном молоке содержатся в относительно большом количестве. Они в значительной степени определяют микробную флору кишечника. В их состав входит В-лактоза (до 90%), которая вместе с олигоаминосахаридами стимулирует рост нормальной флоры с преобладанием бифидобактерий, подавляя тем самым пролиферацию патогенных микроорганизмов и кишечной палочки. Кроме того, В-лактоза участвует в синтезе витаминов группы В.
7. Исключительно богато женское молоко различными ферментами: амилазой, трипсином, липазой (липазы в грудном молоке больше, чем в коровьем почти в 15 раз, амилазы – в 100 раз). Это компенсирует временную низкую ферментатив-ную активность ребенка и обеспечивает усвоение довольно большого объема пищи.
8. Важное значение для растущего организма имеет минеральный состав пищи, содержание в ней биоэлементов. Концентрация кальция и фосфора в грудном молоке ниже, но усвоение их в два раза лучше, чем из коровьего. Поэтому при естественном вскармливании дети гораздо легче и реже болеют рахитом. Содержание биоэлементов (натрий, магний, хлор, железо, медь, цинк, кобальт, сера и др.) в грудном молоке оптимально и соответствует потребностям ребенка. В грудном молоке содержится в четыре раза меньше натрия, чем в коровьем. Избыточные нагрузки натрием могут быть причиной вегетососудистой дистонии с колебаниями артериального давления в период полового созревания, а также более тяжелых и более частых кризов при гипертонической болезни взрослого.
9. Грудное молоко отличается от коровьего более высоким содержанием и более высокой активностью витаминов, в частности витамина Д, что также способствует профилактике рахита.
10. Показано, что при естественном вскармливании в дальнейшем лучше половая потенция, выше фертильность.
11. При естественном вскармливании закладываются пожизненно закрепленные отношения к матери, ее последующее влияние на поведение ребенка, а также формируется будущее родительское поведение.